Witamina D
| Formuła strukturalna | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|
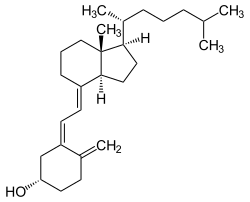
| ||||||||||
| Ogólny | ||||||||||
| Nazwa zwyczajowa | Witamina D 3 | |||||||||
| inne nazwy | ||||||||||
| Formuła molekularna | C 27 H 44 O | |||||||||
| numer CAS | 67-97-0 | |||||||||
| PubChem | 5280795 | |||||||||
| Kod ATC | ||||||||||
| DrugBank | DB00169 | |||||||||
| Krótki opis | bezbarwne ciało stałe | |||||||||
| Występowanie | niewarzywne eukarionty | |||||||||
| fizjologia | ||||||||||
| funkcjonować | Prekursor kalcytriolu , m.in.: regulacja równowagi wapniowej, dojrzewanie komórek odpornościowych | |||||||||
| Codzienna potrzeba | około 20 µg (800 IU ) dziennie (suma produkcji skóry i spożycia pokarmu) | |||||||||
| Konsekwencje w przypadku niedoboru | krzywica , osteomalacja | |||||||||
| Przedawkować | patrz hiperwitaminoza D. | |||||||||
| nieruchomości | ||||||||||
| Masa cząsteczkowa | 384,64 g mol- 1 | |||||||||
| Stan fizyczny | naprawiony | |||||||||
| Temperatura topnienia |
82-87 ° C |
|||||||||
| temperatura wrzenia |
rozkład |
|||||||||
| rozpuszczalność | rozpuszczalny w tłuszczach, 50-80% związany z białkami we krwi (do VDBP ) | |||||||||
| instrukcje bezpieczeństwa | ||||||||||
| ||||||||||
| Dane toksykologiczne | ||||||||||
| W miarę możliwości i zwyczajowo stosowane są jednostki SI . O ile nie zaznaczono inaczej, podane dane dotyczą warunków standardowych . | ||||||||||
Witamina D to grupa witamin rozpuszczalnych w tłuszczach, które należą do sekosteroidów i są znane w fizjologii ze swojej roli w metabolizmie wapnia . W organizmach żywych istot fizjologicznie najważniejszy przedstawiciel cholekalcyferol (= witamina D 3 ) może również powstawać z 7-dehydrocholesterolu w skórze za pomocą promieniowania UV-B ( promieniowanie Dorno ) . Dlatego określenie witamina zgodnie z historyczną definicją witamin nie jest do końca poprawne, ponieważ ta definicja wyklucza, że takie substancje mogą być syntetyzowane przez sam organizm w wystarczających ilościach.
W diecie występuje głównie w tłustych rybach lub jest dodawana do karmy jako suplement diety . Pełni w organizmie funkcję prohormonu i jest przekształcany w stadium pośrednim do aktywnego hormonu steroidowego kalcytriolu .
Witamina D odgrywa zasadniczą rolę w regulacji poziomu wapnia we krwi oraz w budowie kości. Niedobór witaminy D prowadzi w średnim okresie do krzywicy u dzieci i osteomalacji u dorosłych . Inne możliwe konsekwencje zdrowotne niedoboru witaminy D (takie jak osteoporoza ) są przedmiotem aktualnych badań naukowych.
Dla wystarczającej podaży witaminy D konieczne jest odpowiednie nasłonecznienie lub promieniowanie UV-B lub w przeciwnym razie dodatkowa podaż ( suplementacja ). W niektórych stanach niektóre pokarmy są w tym celu wzbogacane witaminą D.
fabuła
Odkrycie witaminy D wiąże się z poszukiwaniem leku na krzywicę . W 1919 r. wykazano, że krzywicę można wyleczyć przez napromieniowanie sztucznie generowanym światłem UV, a dwa lata później wykazano to również naświetlaniem zwykłym światłem słonecznym. Niezależnie od tych ustaleń brytyjski lekarz Edward Mellanby (1884-1955) był przekonany, że krzywica jest spowodowana niedoborem żywieniowym, i był również w stanie wykazać w eksperymentach z psami w 1919 roku, że krzywicę można leczyć masłem, mlekiem i w szczególności olej z wątroby dorsza . Następnie uznał witaminę A, którą dopiero niedawno odkryto w oleju z wątroby dorsza, za czynnik wyzwalający. Wiadomo było, że witamina A jest niszczona przez utlenianie . Olej z wątroby dorsza traci więc swoją zdolność do leczenia ślepoty nocnej po leczeniu oksydacyjnym . Traktowany w ten sposób olej z wątroby dorsza był jednak w stanie leczyć krzywicę. Chemik Elmer Verner McCollum (we współpracy z pediatrą Johnem Howlandem ) doszedł do wniosku, że za ten efekt odpowiada inna substancja, niezależna od znanej witaminy A. Jako czwarta znaleziona witamina (po witaminach A, B i C) została nazwana „witaminą D”.
Żona Mellanby'ego, dentystka, po raz pierwszy zastosowała witaminę D w stomatologii. W Bonn profilaktykę krzywicy po raz pierwszy zastosowano w szkołach profilaktyki próchnicy.
Pojawia się inicjatywa ogłoszenia 2 listopada Dniem Witaminy D i tym samym zwrócenia uwagi na to, jak duży jest problem niedoboru witaminy D na całym świecie .
fizjologia
Biosynteza witaminy D 3
Większość kręgowców, w tym ludzie, czerpie większość zapotrzebowania na witaminę D z ekspozycji skóry na słońce; dotyczy to również niektórych rodzajów planktonu (fitoplankton coccolithophor Emiliania huxleyi ).
Z definicji witaminy są substancjami, których organizm nie jest w stanie sam wytworzyć, ale są potrzebne do życia i dlatego muszą być dostarczane. Prekursory tzw. witaminy D są wytwarzane przez organizm. Oprócz prowitaminy 7-dehydrocholesterolu (substancji wyjściowej do syntezy witaminy D) obecnej w organizmie , należy dodać światło słoneczne. Witamina D 3 jest zatem znana jako witamina ze względów historycznych. Ze względu na jej endogenną syntezę oraz fakt, że jej działanie poza miejscem syntezy oddziałuje na inne tkanki, witaminę D 3 należy określać mianem prohormonu .
Synteza indukowana promieniowaniem ultrafioletowym
W skórze , najwyższe stężenia 7- dehydrocholesterolu występują w warstwie kolczystej i warstwie podstawnej . U ludzi i większości ssaków 7-dehydrocholesterol jest powszechnie dostępny do produkcji witaminy D (wyjątkiem są na przykład koty domowe).
- Jeśli 7-dehydrocholesterol są napromieniowane z promieniowaniem UV o długości fali w zakresie od 280-315 nm ( promieniowanie UV-B ) i co najmniej 18 mJ / cm, ą fotochemicznie wywołane 6 elektronów conrotatory reakcja elektrocykliczna z B-pierścienia są łamane prowitaminy D 3 jest utworzona .
- Prowitaminy D 3 są termodynamicznie niestabilne i doznaje zmiany (1-7) sigmatropic protonu z C-19 do C-9, z późniejszym izomeryzacji: Witamina D 3 jest utworzona . Witamina D 3 dostaje się do krwi i jest głównie związana z białkiem wiążącym witaminę D (DBP) transportowanym do wątroby, gdzie jest dalej hydroksylowana do 25 (OH) witaminy D 3 . W probówce 80% prewitaminy D 3 ulega izomeryzacji do witaminy D 3 po trzech dniach , w skórze po ośmiu godzinach.
Samoregulacja syntezy indukowanej promieniowaniem ultrafioletowym
Jeżeli pewna ilość 7-dehydrocholesterolu jest narażony na symulowanym równikowej promieniowania słonecznego w doświadczeniu probówce, ok. 20% ilości początkowej jest przekształcany do prowitaminy D 3 , po kilku minutach . Ta ilość prewitaminy D 3 pozostaje w równowadze z dalszym naświetlaniem, ponieważ prewitamina D 3 jest również fotolabilna i jest rozkładana na fizjologicznie nieaktywne lumisterol i tachysterol w ciągu następnych ośmiu godzin przez dalsze naświetlanie UV-B , zanim ulegnie izomeryzacji do witaminy D 3 . W tym czasie 7-dehydrocholesterol spada do ok. 30% początkowej ilości. Z drugiej strony, zgodnie z nienaturalną wąskie spektrum promieniowania UV-B, o długości fali od 290 do 300 nm, 65% oryginalnego 7-dehydrocholesterolu przekształca prowitaminy D 3 .
Witamina D 3 , która powstaje z prewitaminy D 3 , jest również fotolabilna: jeśli witaminy D 3 nie można wystarczająco szybko usunąć we krwi, promieniowanie UV-B i UV-A (do 345 nm) wytwarzają co najmniej trzy bardziej nieskuteczne Produkty: Suprasterol-1 i -2 oraz 5,6-Transwitamina D 3 .
Krótka ekspozycja na światło słoneczne (z odpowiednio wysokim składnikiem UV-B) wytwarza podobną ilość witaminy D 3 przez kilka minut, jak porównywalna ekspozycja przez dłuższy czas. W rezultacie organizm jest krótko chroniony przed zatruciem witaminą D spowodowanym zbyt dużym promieniowaniem.
Długotrwale ochrona przed zatruciem witaminą D wynika ze zwiększonego tworzenia się w skórze melaniny ( opalanie , ciemna skóra w krajach południowych), która pochłania światło ultrafioletowe o długości fali 290-320 nm.
Wraz z wiekiem zmniejsza się zawartość 7-dehydrocholesterolu w skórze. Ponadto zdolność skóry do wytwarzania witaminy D 3 zmniejsza się z wiekiem około 3 razy w porównaniu z 20-letnią osobą.
W przypadku bladej skóry młodej, dorosłej osoby o jasnej karnacji minimalna dawka rumieniowa (MED) (kiedy skóra zaczyna się zaczerwienić) ma miejsce w słoneczne letnie popołudnie na 42° szerokości geograficznej na poziomie morza (co odpowiada Bostonowi, Barcelonie). lub Rzym) po 10 do 12 minut osoba ciemnoskóra potrzebuje odpowiednio 120 minut. Jeśli skóra tych osób jest całkowicie napromieniowana, w ciągu najbliższych 24 godzin uwalnia do krwi ilość porównywalną do 10 000 do 20 000 IU (250 µg do 500 µg) witaminy D 3 z pożywienia, co stanowi wielokrotność dziennego zapotrzebowania. Silne tworzenie się witaminy D 3 w skórze jest zatem możliwe nawet przy krótkiej, ale intensywnej ekspozycji na światło słoneczne o wysokim składniku UV-B.
Ponieważ gęstość kości u osób o ciemnej karnacji nie ulega zmniejszeniu pomimo nieco zmniejszonego tworzenia się witaminy D z powodu mniejszej przepuszczalności skóry na promienie UV, przyjmuje się, że osoby o ciemnej karnacji mają niższe stężenie witaminy D. białko wiążące.
funkcjonować
Witamina D 3
Witamina D 3 , związana głównie z białkiem wiążącym witaminę D , jest transportowana do wątroby przez krew. Tam jest hydroksylowana przez enzym cytochrom P450 2R1 w mikrosomach do kalcydiolu (25 (OH) witamina D 3 ). Wcześniejsze założenie, że ta reakcja zachodzi również w mitochondriach, zostało obalone.
Kalcydiol (25 (OH) witamina D 3 ) jest ponownie wiązany z białkiem wiążącym witaminę D w wątrobie i uwalniany do krwi. Tam ma okres półtrwania ok. 19 dni.
25 (OH) witamina D 3
25 (OH) witamina D 3 (kalcydiol) jest formą magazynowania witaminy D 3 . Musi istnieć, aby móc przechwycić duże szczyty i przerwy w głównym zaopatrzeniu w witaminę D powodowane przez światło. Średnio- i długoterminowe zaopatrzenie organizmu w witaminę D można najlepiej określić na podstawie poziomu 25 (OH) witaminy D 3 we krwi (szczegóły poniżej). Kalcydiol osadza się również we włosach.
Utworzony w ten sposób 25(OH)D 3 dociera teraz do tkanek docelowych , głównie związany z białkiem wiążącym witaminę D , na przykład z nerkami, gdzie następnie staje się kalcytriolem (1α, 25(OH) 2 witamina D 3 ) jest aktywowany (patrz poniżej). Jest to główny aktywacji liganda do receptora witaminy D . Ten ostatni etap aktywacji jest zbędny na wielu poziomach i różnie regulowany w zależności od tkanki, aby zawsze był dostosowany do aktualnych potrzeb organizmu i tkanki docelowej dla efektu witaminy D.
25 (OH) witamina D 3 prawdopodobnie może również aktywować sam receptor witaminy D, ale około sto razy mniej niż kalcytriol. Ma to znaczenie w przypadku zatrucia witaminą D 3 , gdy ostatnia regulacja aktywacji witaminy D 3 jest pomijana przez nadmierny poziom 25 (OH) witaminy D 3 .
Aktywacja 25 (OH) witaminy D 3 do kalcytriolu
Metabolity witaminy D są transportowane w postaci kompleksu wraz z białkiem wiążącym witaminę D (VDBP) w osoczu krwi. W krwinkach nerkowych (kłębuszkach nerkowych) kompleks ten wiąże się z cząsteczkami kubiliny w błonie komórkowej komórek kanalików proksymalnych, a następnie jest transportowany do komórki za pomocą megaliny i tam uwalniany. W lizosomach kompleks jest ponownie rozdzielany przez peptydazy , dzięki czemu 25 (OH) witamina D 3 dyfunduje swobodnie w cytozolu .
W nerkach 25 (OH) witamina D 3 może być dalej hydroksylowana przez 1α-hydroksylazę w mitochondrialnej błonie komórkowej kanalików proksymalnych, tworząc biologicznie aktywną 1,25 (OH) 2 witaminę D 3 ( kalcytriol ) lub przez przeciwnie regulowaną 24-hydroksylazę do 24R, 25 (OH) 2 witaminy D 3 są inaktywowane lub pozostawiają komórki nerki niezmienione we krwi (aby tam ponownie związać się z VDBP).
Powstawanie 1,25 (OH) 2 witaminy D 3 w nerkach jest dokładnie regulowane Najważniejszymi czynnikami bezpośrednio wspierać jej tworzeniu enzymatycznej poprzez aktywację 1α-hydroksylazy, niezależnie od siebie, zwiększona parathormon , zmniejszone poziom wapnia i niski poziom fosforanów we krwi. 1,25 (OH) 2 D 3 sama hamuje 1 a-hydroksylazy i aktywuje 24-hydroksylazy. Pośrednio, głównie poprzez parathormon, wapń, estrogen , glikokortykosteroidy , kalcytonina , somatotropina i prolaktyna wpływają na tworzenie kalcytriolu. Glikokortykosteroidy powodują niedobór kalcytriolu. (Dlatego podczas ogólnoustrojowej terapii kortykosteroidami, jeśli konieczne jest przyjmowanie witaminy D, należy stosować witaminę D w postaci aktywnej jako alfakalcydol (aktualne (2008) leki w Niemczech: „EinsAlpha”, „Bondiol”, „Doss”). ) Wszystkie te regulacje służą syntezie wystarczającej ilości aktywnej witaminy D, aby organizm mógł w obecnej sytuacji zaspokoić swoje zapotrzebowanie na wapń i fosforany. Regulacja 24R, 25 (OH) 2 D 3 formowanie odbywa się według tych samych czynników, ale w kierunku przeciwnym.
W innych tkankach, aktywacja 25 (OH) witaminy D 3 do 1 a, 25 (OH) 2 witaminy D 3 jest regulowana przez inne czynniki: cytokiny , czynniki wzrostu , etc.
Stężenie 1,25 (OH) 2 D 3 jest znacznie niższe niż stężenie 25 (OH) D 3 i wiąże się głównie z VDBP we krwi. Stężenie wolnego 1,25 (OH) 2 D 3 (kalcytriolu), w szczególności jest ściśle regulowana i w znacznym stopniu koreluje z aktywnością. Jest również w dużej mierze niezależny od stężenia jego prekursora 25-hydroksycholekalcyferolu (kalcydiolu) lub VDBP .
Funkcja kalcytriolu
W komórkach docelowych narządów, 1,25 (OH) 2 D 3 (kalcytriol) działa jak hormon steroidowy , czy jest on związany z wewnątrzkomórkowym białkiem receptorowym The receptora witaminy D (VDR) i transportowany do jądra komórkowego . Tam kompleks witaminowo-receptorowy łączy się z DNA i zmienia transkrypcję różnych genów wrażliwych na hormony , co ostatecznie prowadzi do zmian w syntezie białek z odpowiednimi skutkami biologicznymi.
Rozkład witaminy D 3
1,25 (OH) 2 D 3 (kalcytriol) jest podzielone przez 24-hydroksylazy w wodzie kwasu calcitroic , która jest wydzielana z żółcią . 24-hydroksylaza jest kodowana przez gen CYP24A1.
Metabolizm witaminy D w chorobach
U pacjentów z gruźlicą , sarkoidozy i inne choroby ziarniniakowe, a niekiedy raka również aktywować 25 (OH) witaminy D, 3 z. B. makrofagów silniejsze 1,25 (OH) 2 witaminy D 3 i funkcjonalnie może spowodować hiperwitaminozy witaminy D z hiperkalcemii. Opiera się to na pierwotnie w większości rozsądnym mechanizmie immunologicznym (więcej szczegółów patrz pod kalcytriol ).
15% pacjentów z zespołem Williamsa-Beurena ma hiperkalcemię. Było wiele podejrzeń o związek z metabolizmem witaminy D, ale wyniki takich obserwacji były sprzeczne.
U pacjentów z zespołem Smitha- Lemliego- Opitza rozkład prekursora witaminy D 7- dehydrocholesterolu na cholesterol jest zaburzony przez mutacje w reduktazie 7- dehydrocholesterolu . 7-dehydrocholesterol gromadzi się w twoim metabolizmie. Ich skóra jest czasami światłoczuła, a poziom witaminy D jest podwyższony w porównaniu z normalną populacją, ale nie jest toksyczny.
„Idiopatyczna hiperkalcemia niemowlęca” jest spowodowana mutacją w genie CYP24A1 , która hamuje rozkład witaminy D. Dzieci dotknięte chorobą mają zwiększoną wrażliwość na witaminę D, a w przypadku dodatkowego spożycia zwiększone ryzyko hiperkalcemii , która charakteryzuje się opóźnieniem wzrostu, wymiotami, odwodnieniem , atakami gorączki i nefrokalcemią . Kolejne badania wykazały, że zaburzenie utrzymuje się w wieku dorosłym.
Powstawanie w ludzkiej skórze od światła słonecznego
Składnik UV-B w świetle słonecznym jest odpowiedzialny za tworzenie witaminy D 3 poprzez ekspozycję na słońce. Na natężenie światła i wynikające z tego powstawanie witaminy D 3 w skórze wpływają różne czynniki , takie jak: B. położenie słońca, wysokość nad poziomem morza, charakter powierzchni ziemi, chmury, smog czy ozon . Szyba pochłania niemal wszystkie składniki UV-B na działanie promieni słonecznych i ochrony przeciwsłonecznej zapobiega witaminy D 3 produkcji. Wizyta w solarium zwykle nie jest korzystna, ponieważ skóra jest zwykle naświetlana promieniami UV-A, a nie UV-B.
W optymalnych warunkach kwadrans ekspozycji twarzy, dłoni i przedramion na słońce wystarcza do wyprodukowania kilku tysięcy j.m. (40 j.m. odpowiada 1 μg) witaminy D. Jednak napromienianie całego ciała jest bardziej efektywne. . Dokładna wymagana długość ekspozycji zależy od rodzaju skóry. Zalecana jest krótka i intensywna ekspozycja od jednej trzeciej do połowy minimalnej dawki rumieniowej , czyli takiej ilości światła słonecznego, powyżej której skóra staje się czerwona. Długotrwałe opalanie się nie ma sensu, ponieważ w krótkim czasie powstaje podobna ilość witaminy D 3 jak przy porównywalnym napromieniowaniu, ale prowadzi do większego ryzyka raka skóry.
Wpływ pozycji słońca
Między innymi wysokość słońca ma kluczowe znaczenie dla tworzenia witaminy D 3 . W umiarkowanych szerokościach geograficznych tworzenie się witaminy D w skórze gwałtownie wzrasta wraz z wysokością słońca (patrz widmo AM ) i dlatego jest w dużej mierze zależne od pory roku i pory dnia. Gdy słońce jest nisko, z przewagą składnika UV-A światła słonecznego, granica między dawką światła wystarczającą do skutecznego tworzenia witaminy D w skórze a oparzeniem słonecznym jest wąska lub nie istnieje.
Podstawowym warunkiem wystarczającego składnika UV-B w świetle słonecznym jest to, aby kąt padania promieni słonecznych na Ziemię nie był zbyt mały. W związku z tym zimą na północ od 51 równoleżnika (Kolonia – Erfurt – Drezno) witamina D 3 nie może się tworzyć w skórze nawet w porze lunchu . Natomiast na południe od 37 równoleżnika (San Francisco – Algarve – południowa Sycylia – Antalya) odpowiednia biosynteza witaminy D jest możliwa przez cały rok.
Wpływ tekstury skóry
Im jaśniejsza skóra, tym lepsze promieniowanie UV-B można wykorzystać do produkcji witaminy D. Ludzie, którzy wyemigrowali z Afryki na północne szerokości geograficzne w trakcie ludzkiej ekspansji, wykształcili jasną skórę. Jedynym wyjątkiem są Eskimosi , którzy żyją w Arktyce stosunkowo krótko i zaspokajają swoje zapotrzebowanie na witaminę D poprzez pożywienie (tłuste ryby).
Jeśli ludzie o ciemnej karnacji żyją teraz na wyższych szerokościach geograficznych, ryzyko niedoboru witaminy D jeszcze się zwiększa. Niedobór może powstać zwłaszcza w okresie ciąży . Suplementacja witaminy D w czasie ciąży może być niewystarczająca ze względu na duże zapotrzebowanie. W badaniu Lisa Bodnar i współpracownicy odkryli niedobór u 80 procent Afroamerykanek i prawie połowy białych Amerykanek, mimo że dziewięć na dziesięć z 400 ciężarnych kobiet przyjmowało suplementy witaminowe .
Pomimo średnio niższego poziomu witaminy D u Afroamerykanów , ich gęstość kości jest średnio wyższa, a ryzyko złamań osteoporotycznych mniejsze niż u Amerykanów pochodzenia europejskiego . W amerykańskim badaniu kohortowym z udziałem ponad 2000 uczestników, z których połowa pochodziła z obu grup etnicznych , średni poziom 25-OH witaminy D wyniósł 15,6 ng/ml u Afroamerykanów i 25,8 ng/ml u białych Amerykanów. Białko wiążące witaminę D (VDBP) było również znacznie niższe u Afroamerykanów ze średnią 168 µg/ml w porównaniu z 337 µg/ml, podczas gdy wolna i biodostępna 25-OH witamina D z 2,9 ng/ml w porównaniu z 3,1 ng/ml była prawie identyczne dla obu grup etnicznych i Afroamerykanów mieli znacznie wyższą gęstość kości szyjki kości udowej, średnio 1,05 g / cm² w porównaniu z 0,94 g / cm². Trzy fenotypy VDBP, które są bardzo różnie rozmieszczone w dwóch grupach etnicznych, mogą wyjaśnić prawie 80% zmienności poziomu VDBP i 9,9% zmienności poziomu witaminy D, podczas gdy grupa etniczna odpowiada za dalsze Odpowiedzialne jest 0,1% lub 7,3% zmienności, a zmiany sezonowe mogą wyjaśniać dalsze 10,5% zmienności witaminy D. Oznacza to, że określone wartości graniczne mogą być przenoszone na nie-białe grupy etniczne tylko w ograniczonym zakresie.
Spożycie przez jedzenie
Witamina D 3 nie jest powszechnym składnikiem żywności. Dopiero w ciągu ostatnich 10 lat coraz bardziej rozpoznano, które choroby cywilizacyjne (oprócz krzywicy i osteomalacji ) są związane z endemicznym brakiem światła we współczesnych społeczeństwach (patrz pod Kalcytriol ). Dlatego publicznie zalecane dzienne zapotrzebowanie ( RDA ) na witaminę D 3 jest żywo dyskutowane wśród naukowców i osób odpowiedzialnych za ochronę zdrowia.
Witamina D w mleku matki
Mleko matki zawiera niewiele składników skutecznych w witaminę D. Ich ilość jest bardzo zależna od poziomu witaminy D matki. Już hydroksylowana 25 (OH) witamina D 3 odpowiada za największą część przeciwkrzywiowego działania mleka matki. Zawartość witaminy D w tłustym mleku tylnym (które niemowlę pije jako ostatnie) jest większa niż w mleku przednim. Jeśli matki żyjące w wyższych szerokościach geograficznych wziąć 50 ug (2000 IU) witaminy D 3 dziennie w zimie, ich mleko matki osiągnie antirachitic aktywność pozbawionego matek w okresie letnim, ale odpowiedź jest bardzo zróżnicowana od osoby do osoby.
Witamina D w żywności
W porównaniu z wyżej wspomnianą - samoograniczającą się - maksymalną wartością do 20 000 IU (250-500 µg) produkcji witaminy D poprzez ekspozycję na słońce, tylko nieliczne produkty spożywcze zawierają witaminę D 3 w porównywalnych ilościach. Występuje głównie w tłustych rybach, podrobach, jajach oraz w ograniczonym stopniu w produktach mlecznych.
Grzyby (np drożdże ) zawiera się mycosterol ergosterol , który może być przekształcony do biologicznie aktywnego ergokalcyferol (witamina D 2 ) , jeśli nie jest wystarczające działanie światła UV . W badaniu przeprowadzonym przez Clinic Uniwersytetu w Freiburg , wykazano, że hodowane grzyby , które zostały poddane obróbce z UV-B promieniowanie znaczne ilości witaminy D 2 (491 ug lub 19,640 jm 100 g pieczarek). Do podawania tak wzbogaconych borowików zastosowano witaminę D 2 - suplementy równe. Podobne wyniki można również osiągnąć z grzybami shiitake , maitake , shimeji lub innymi. W przypadku grzybów shiitake wartości do 267 000 IU na 100 g grzybów shiitake można było osiągnąć po ekspozycji na światło słoneczne przez 14 godzin. Niektóre rośliny zawierają śladowe ilości ergosterolu.
Zawartość witaminy D 3 w niektórych wybranych produktach spożywczych pokazuje, że żywność odgrywa niewielką rolę w dostarczaniu witaminy D:
| jedzenie | µg lub IU na 100 g (1 µg odpowiada 40 IU) | referencja | |
|---|---|---|---|
| tran | 170 µg do 3800 µg | 6800 jm do 152 000 jm | |
| Śledź śledź solony | 27 µg | 1,080 IU | |
| Węgorz (wędzony) | 21 µg | 840 IU | |
| łosoś | 16 µg | 640 jm | |
| sardynka | 11 µg | 440 IU | |
| Cielęcina ( z wolnego wybiegu ) | 3,8 µg | 152 jm | |
| Jajo kurze (z wolnego wybiegu) | 2,9 µg | 116 jm | |
| produkowane przemysłowo mleko dla niemowląt w Niemczech | 1-2 µg/100 kcal | 40-80 j.m./100 kcal | |
| Grzyby | 1,9 µg | 76 j.m | |
| Wątroba ( wołowina z wolnego wybiegu) | 1,7 µg | 68 IU | |
| masło | 1,2 µg | 48 IU | |
| Krem (krem) | 1,1 µg | 44 IU | |
| Ementaler | 1,1 µg | 44 IU | |
| Gorgonzola | 1 µg | 40 IU | |
| Edam 40% tłuszczu Tr. | 0,29 µg | 12 j.m | |
| Twaróg 40% tłuszczu Tr. | 0,19 µg | 8 j.m | |
| Mleko pełne zawierające co najmniej 3,5% tłuszczu | 0,088 µg | 4 j.m | |
| Jogurt co najmniej 3,5% tłuszczu | 0,062 µg | 2 IU | |
| Mleko matki | 0,01-0,12 µg | 0,4-4,8 IU | |
Przy sporządzaniu informacji należy wziąć pod uwagę, że nie wszystkie produkty spożywcze są spożywane w tej samej ilości. Olej z wątroby dorsza jest bogatym źródłem witaminy D, ale wiadomo, że jest spożywany tylko w bardzo małych ilościach. Na podstawie tych danych, oprócz wysokiej zawartości tłuszczu, ryby, grzyby, produkty mleczne i ufortyfikowanych tłuszczów jadalnych można również zrobić dobry wkład w witaminę D 3 podaży.
Rozszerzone wymagania i sztuczna podaż
Niemiecki Nutrition Society (DGE) ma określone wartości prowadzące do ilości witaminy D, które powinny zostać uwzględnione „przy braku endogennej syntezy”, to znaczy kiedy nie ma witaminy D może być utworzona w wyniku ekspozycji na światło słoneczne. Zaleca 10 µg dziennie dla niemowląt w pierwszym roku życia i 20 µg (800 IU) witaminy D 3 dla innych dzieci i dorosłych . W Niemczech, aby zapobiec krzywicy , większość niemowląt otrzymuje codziennie tabletki zawierające 12,5 µg witaminy D 3 (500 jm) w pierwszym roku życia, a być może nawet w drugiej zimie .
European Food Safety Authority (EFSA) ustawić odpowiednią dawkę dla wszystkich zdrowych osób w ciągu roku (w tym kobiet w ciąży i karmiących) przy 15 ug dziennie, dla małych dzieci w wieku 7-11 miesięcy przy 10 ug dziennie. Urząd podkreśla, że wartości te opierają się „na założeniu minimalnego promieniowania słonecznego, a co za tym idzie ograniczonej ilości witaminy D wytwarzanej przez sam organizm”. Nie chodzi również o zalecenie przyjmowania tej ilości witaminy D poprzez suplementy diety, ale raczej o całkowitą ilość witaminy D, która powinna być codziennie dostępna dla organizmu poprzez żywność, promieniowanie słoneczne i, jeśli to konieczne, suplementy diety. EFSA zakłada również, że dzieci do pierwszego roku życia nie będą miały żadnych szkodliwych skutków nadmiernego spożycia witaminy D, jeśli nie będą spożywać więcej niż 25 µg witaminy D dziennie. Uważają, że szkodliwe działanie w dawkach poniżej 50 µg u dzieci w wieku od 1 do 10 lat oraz u młodzieży w dawkach poniżej 100 µg jest mało prawdopodobne.
Obecne wytyczne w USA zalecają 5 µg (200 IU) dziennie dla dzieci i młodszych dorosłych, 10 µg (400 IU) dla 50-70-latków i 15 µg (600 IU) dla ponad 70-latków. Jednak istnieją również ostatnie badania, które krytykują nadmierne stosowanie witaminy D w USA i innych krajach. Twierdzenie, że duża część populacji Ameryki Północnej i innych krajów ma niedobór witaminy D, opiera się na błędnej interpretacji, która może mieć negatywny wpływ na zdrowie pacjentów. Federalny Instytut Oceny Ryzyka ocenia sytuację badania w taki sposób, że długotrwałe i codziennie wysokiej dawki (50-100 ug, 2000-4000 IU) przyjmowanie preparatów może skutkować zwiększonym ryzykiem zdrowotnym. Wskazuje również, że dzienne spożycie 20 µg (800 IU) (bez ekspozycji na słońce) jest wystarczające dla większości populacji, aby zaspokoić „fizjologiczne potrzeby utrzymania zdrowia kości”.
W latach 2003-2006 w badaniu EsKiMo zbadano nawyki żywieniowe 2500 dzieci w wieku od 6 do 11 lat w całych Niemczech. Dla dziennego spożycia witaminy D 3 zmierzono w każdym przypadku najniższą wartość spośród wszystkich badanych składników odżywczych w stosunku do wartości zalecanej. W związku z tym faktyczne spożycie witaminy D 3 wynosi tylko około 30% zaleceń DGE . Autorzy konkludują: „Spożycie witaminy D jest… nieoptymalne i może szybko doprowadzić do rzeczywistego niedoboru z długoterminowymi negatywnymi konsekwencjami dla zdrowia kości u dzieci, które rzadko przebywają na świeżym powietrzu”. Instytut Badawczy Żywienia Dzieci (FKE) potwierdził niedobór witaminy D 3 u dzieci. U 598 uczestników badania w wieku od 1 do 12 lat ocena według indywidualnych protokołów wykazała, że 8 na 10 dzieci nie osiągnęło zalecenia DGE dla witaminy D.
Do tej pory oprócz produkowanego przemysłowo mleka dla niemowląt m.in. Margaryna wzbogacona 2,5 µg witaminy D 3 na 100 g w celu zapewnienia odpowiedniej podaży populacji. Natomiast witamina rozpuszczalna w tłuszczach nie jest dostępna w gotowych sokach multiwitaminowych, a jedynie w tabletkach (musujących).
Niewystarczająca podaż witaminy D 3 jest przedmiotem gorących dyskusji w wielu krajach o umiarkowanej ekspozycji na słońce, długich zimach i jedynie umiarkowanym spożyciu tłustych ryb. Jednym z rozwiązań jest codzienne spożywanie pokarmów zawierających witaminę D i budowanie rezerwy w miesiącach letnich poprzez codzienną, krótką i intensywną ekspozycję na słońce. Ponadto w wielu krajach wzbogacanie żywności witaminą D 3 ma na celu zwiększenie spożycia z żywności.
Dzienne spożycie witaminy D w różnych krajach jest w przybliżeniu następujące (1 µg odpowiada 40 IU witaminy D 3 ):
| Grupa ludności | dzienne spożycie witaminy D 3 | w tym suplementowana witamina D 3 | referencja |
|---|---|---|---|
| młodzi biali Amerykanie | 8,1 µg | 5,1 µg | |
| młode białe amerykańskie kobiety | 7,3 µg | 3,1 µg | |
| czarni dorośli Amerykanie | 6,2 µg | 4,3 µg | |
| Brytyjczycy | 4,2 µg | 1,4 µg | |
| brytyjskie kobiety | 3,7 µg | 1,1 µg | |
| japońskie kobiety | 7,1 µg | 0 µg | |
| Norwescy mężczyźni | 6,8 µg | 2,9 µg | |
| Norweżki | 5,9 µg | 2,9 µg | |
| hiszpańscy mężczyźni | ok. 4 µg | ||
| hiszpańskie kobiety | ok. 3 µg | ||
| mężczyźni niemieccy | 2,9 µg | 0 µg | |
| Niemki | 2,2 µg | 0 µg | |
| Włoskie gospodarstwa domowe | 3,0 µg |
Jednak te średnie wartości różnią się znacznie w obrębie tych grup populacji i między ocenianymi badaniami.
W Niemczech suplementacja witaminy D 3 nie jest jeszcze powszechna wśród dorosłych. Wyniki ogólnokrajowego badania konsumpcji z 2008 roku pokazują, że tylko około 3% wszystkich ankietowanych kobiet i mniej niż 2% ankietowanych mężczyzn również przyjmuje 5 µg witaminy D 3 dziennie.
W USA i Kanadzie mleko pitne jest regularnie uzupełniane 10 µg witaminy D 3 na litr. W Wielkiej Brytanii, Irlandii i Australii płatki śniadaniowe i margarynę można uzupełnić witaminą D 3 . W Norwegii i Japonii spożywanie tłustych ryb przyczynia się do dostarczania witaminy D poprzez dietę. W Norwegii olej z wątroby dorsza jest nadal bardzo rozpowszechniony jako suplement diety. W większości innych krajów prawie żadna witamina D 3 nie jest spożywana z pożywieniem .
W USA przemysłowo produkowane mleko dla niemowląt należy uzupełniać 1 do 2,5 µg/100 kcal. Niemowlęta karmione piersią lub wypijające mniej niż 500 ml tego preparatu powinny otrzymywać 200 jm (5 µg) witaminy D 3 dziennie .
Witamina D 3 niedobór
Według metaanalizy z 2016 r. dotyczącej zbiorczych danych od 55 844 Europejczyków z różnych krajów, niedostateczną podaż stwierdzono u 13,0%, zgodnie z określonym limitem 25 (OH) D <30 nmol/l (<12 ng/ml ) im Średnia roczna. Jeśli próbki były pobierane od kwietnia do listopada, co w badaniach określano jako wydłużone lato, to było to w 8,3%, jeśli próbki były pobierane od października do marca, „przedłużona” zima 17,7% wykazała niedobór .
W Niemczech sytuacja jest taka, że zgodnie z badaniem DEGS1, do którego odnosi się Instytut Roberta Kocha , co najmniej 25% stężeń w surowicy całej populacji niemieckiej w regionie uznano za ciężkie ze wszystkich stron w miesiące od listopada do kwietnia Rozpoznany niedobór witaminy D wynosi do 30 nmol/l. Według wspomnianego badania, ponad 50% stężeń znajduje się w tym poważnym zakresie niedoborów w miesiącach lutym i marcu.
W opinii Niemieckiego Towarzystwa Żywienia (DGE) nie ma sensu wyznaczanie własnego poziomu witaminy D bez uzasadnionego podejrzenia . Jeśli natomiast należysz do grupy ryzyka, ze względu na ważne funkcje witaminy D 3 w metabolizmie człowieka, wskazane może być również przyjmowanie odpowiednich preparatów oprócz pożywienia.
grupy ryzyka
Do grup ryzyka należą osoby starsze, które ukończyły 65 rok życia, gdyż zdolność skóry do syntezy witaminy D znacznie spada wraz z wiekiem. W ten sposób w krótkim czasie nie można już wytwarzać dużej ilości witaminy D.
Niezbędna ekspozycja na słońce często nie jest gwarantowana dla osób, które są nieruchome lub przykute do łóżka przez długi czas i które nie spędzają wystarczająco dużo czasu na świeżym powietrzu. Podobnie ludzie, którzy wychodzą na światło dzienne tylko z całkowicie zakrytymi ciałami, należą do grup ryzyka.
W związku z powszechnym niedoborem witaminy D w Europie, zwłaszcza wśród osób przebywających w domach opieki oraz wśród osób pochodzenia pozaeuropejskiego, naukowcy zalecają codzienną suplementację witaminy D osobom z grupy ryzyka.
Niemowlęta są również zagrożone, ponieważ ich wrażliwa skóra i niewystarczająca regulacja ciepła sprawiają, że nie powinny być narażone na bezpośrednie działanie promieni słonecznych. Niedobór witaminy D jest powszechny wśród zdrowych niemowląt, dzieci i młodzieży w Europie. Grupy ryzyka pediatrycznego obejmują:
- niemowlęta karmione piersią bez zalecanej dawki witaminy D
- ciemnoskóre dzieci i młodzież w krajach północnych
- Dzieci i młodzież bez odpowiedniej ekspozycji na słońce i
- otyłe dzieci.
Przewlekłe schorzenia, takie jak choroba wątroby i nerek, są również uważane za przeszkodę w przyjmowaniu witaminy D. W wyniku niewydolności zewnątrzwydzielniczej trzustki może wystąpić niedostateczne wchłanianie witaminy D z powodu zmniejszonej lub nieobecności produkcji enzymów trawiennych.
Objawy
Niedobór witaminy D jest na ogół niespecyficzny. Objawy niedoboru witaminy D lub D-awitaminozy u dorosłych to przede wszystkim rozlany ból kości i mięśni oraz osłabienie mięśni (miopatia); możliwe są również złamania (złamane kości).
Różne badania przypisują niedoborowi witaminy D wiele różnych problemów zdrowotnych. Instytut Medycyny (IOM), amerykańska organizacja zdrowotna, dokonał przeglądu ponad 1000 takich badań i stwierdził, że badania te nie dostarczyły wystarczających dowodów na prawie żaden z tych problemów. IOM dostrzega wyjątek w chorobach kości, na które jej zdaniem dowody są jasne.
Najbardziej imponujące objawy charakterystyczne dla choroby występują w ludzkim szkielecie. Na pierwszym miejscu są bóle szkieletowe i zginanie kości, które są spowodowane uszkodzeniem trzonu kości z powodu upośledzonej mineralizacji kości. Ponadto występują odchylenia osiowe spowodowane deformacjami kolan oraz rozszerzeniem lub pęknięciem chrząstek przynasadowych . Te zmiany w układzie kostnym skutkują obrazami klinicznymi, takimi jak skolioza , klatka piersiowa , różaniec krzywicowy ( obrzezany obrzęk żeber na granicy chrząstki i kości) lub kifoza . Wykazano również istotny wpływ niedoboru witaminy D 3 na przeciążeniowe uszkodzenia stawu dziecka w postaci osteochondrozy dissecans . Tutaj brak witaminy D prowadzi do zwiększonego wbudowywania osteoidu bez soli wapnia do rosnących kości.
Drugi zestaw objawów opiera się na zmianach w układzie nerwowym. Obserwuje się tutaj tendencję do tężyczki , hipotonię mięśniową, a także ogólne opóźnienie rozwoju motorycznego. Ponadto pacjenci z niedoborem witaminy D mogą mieć napady padaczkowe. Kolejnymi objawami są zaburzenia rytmu serca , które mogą wynikać z hipokalcemii , ogólnie zwiększonej podatności na infekcje i przerostu dziąseł, tzw. przerostu dziąseł .
śledzić
Od lat 90. wykazano, że system witaminy D w różnych innych tkankach pełni funkcje kontroli wewnętrznej ( autokrynnej ), które obejmują różnicowanie komórek , hamowanie proliferacji komórek , apoptozę , immunomodulację i kontrolę innych układów hormonalnych. W związku z tym przeprowadzono intensywne badania w tym obszarze, a niektóre z nich przyniosły bardzo różne wyniki. Jest stosunkowo niekwestionowane, że dobry poziom witaminy D może zapobiegać upadkom i złamaniom kości. Pozostałe efekty są nadal kontrowersyjne pomimo wielu badań. Można zauważyć, że wiele badań poszukujących związku między stężeniem witaminy D we krwi a chorobami zwykle znajduje ten związek. Z drugiej strony badania, w których sprawdzano, czy osoby, które również przyjmowały witaminę D, były mniej narażone na chorobę, często wskazywały na brak związku. Jednym z możliwych wyjaśnień może być to, że to nie niski poziom witaminy D prowadzi do choroby, ale procesy zapalne związane z wieloma chorobami prowadzą do niskiego poziomu witaminy D.

Choroby sercowo-naczyniowe
W 2011 roku Niemieckie Towarzystwo Żywienia (DGE) oceniło sytuację badawczą w taki sposób, że prawdopodobnie nie ma wpływu między suplementacją witaminy D a ciśnieniem krwi u zdrowych osób. Z drugiej strony istnieją przesłanki, że działanie hipotensyjne występuje w obecności wysokiego ciśnienia krwi. DGE ocenił sytuację badawczą w zakresie chorób układu krążenia jako sprzeczną. Niemniej jednak zaklasyfikowała połączenie jako „możliwe”.
Badanie przeglądowe z 2018 r. wykazało również, że badania nie doprowadziły jeszcze do jasnych wyników, które mogłyby uzasadnić zalecenia dotyczące dodatkowego spożycia (suplementacji) witaminy D.
Opublikowana w 2019 roku metaanaliza 21 badań z udziałem łącznie 83 291 uczestników wykazała, że suplementacja witaminą D nie zapewnia ochrony układu sercowo-naczyniowego. Nie było różnicy w głównych zdarzeniach sercowo- naczyniowych ( pierwszorzędowy punkt końcowy ) , zawale serca , udarze , śmiertelności z przyczyn sercowo - naczyniowych lub śmiertelności z jakiejkolwiek przyczyny ( drugorzędowe punkty końcowe ) pomiędzy grupami , które otrzymywały placebo lub verum . Początkowy poziom witaminy D, płeć uczestników, dawka i skład suplementów witaminy D oraz dodatkowe podawanie wapnia nie miały wpływu na wynik.
Infekcje
Możliwy związek witaminy D z infekcjami wirusowymi jest przedmiotem badań. Codzienne podawanie małych dawek witaminy D (400–1000 j.m./dobę) może mieć słabe działanie ochronne przed ostrymi infekcjami dróg oddechowych u małych dzieci i młodzieży (1–16 lat). Wyższe dawki nie przyniosły korzyści, inne grupy wiekowe nie odniosły korzyści.
W kontekście COVID-19 możliwy wpływ suplementacji witaminy D znalazł się w centrum wielu badań. W czerwcu 2020 r. Amerykańskie Narodowe Instytuty Zdrowia nie znalazły dowodów na lub przeciw podawaniu witaminy D w celu leczenia lub ochrony przed COVID-19. Brytyjski Narodowy Instytut Doskonałości w zakresie Zdrowia i Opieki (NICE) poszedł w ich ślady. Obie organizacje trzymają się wcześniejszych zaleceń dotyczących suplementacji witaminy D, wskazując, że więcej osób potrzebuje witaminy D, ponieważ podczas pandemii byli bardziej w domu. Dlatego National Health Service udostępniła witaminę D bezpłatnie osobom o wysokim ryzyku zachorowania. W grudniu 2020 r. NICE odradzało suplementację witaminą D wyłącznie w leczeniu lub profilaktyce COVID-19 (poza badaniami klinicznymi). Meta-przegląd Cochrane również wskazuje na niewystarczające dowody na leczenie witaminą D.
Według nowego metabadania witamina D ma działanie ochronne przed chorobami układu oddechowego. Pomimo udowodnionych niedoborów w ciężkich chorobach COVID, autorzy nie mogą z tego wyprowadzić ogólnych zaleceń dotyczących profilaktyki COVID. BfR dochodzi do tego samego wniosku w swojej najnowszej wersji oceny witaminy D. Ogólnie dla grup osób należących do grupy ryzyka z powodu niedoboru witaminy D – z. B. Osoby o ciemnym kolorze skóry, osoby starsze, osoby, które nie przebywają na zewnątrz lub prawie nie przebywają na świeżym powietrzu lub przebywają całkowicie zakryte – zalecana dzienna suplementacja 20 µg ≙ 800IE.
Systematyczny przegląd 27 publikacji z listopada 2020 r. wykazał, że niedobór witaminy D nie jest związany ze zwiększoną podatnością na infekcje COVID-19. Istnieje jednak pozytywna korelacja między niedoborem witaminy D a nasileniem zakażenia COVID (w tym zgonów).
Poważnym powikłaniem COVID-19 jest tak zwana ostra niewydolność płuc , którą może pogorszyć niedobór witaminy D. W związku z tym w różnych krajach przeprowadza się wiele badań klinicznych w celu zbadania potencjalnych korzyści z podawania witaminy D w zapobieganiu i leczeniu zakażeń SARS-CoV-2.
Astma i choroby autoimmunologiczne
Zbadano, czy niedobór witaminy D może być czynnikiem ryzyka następujących chorób:
- Mogą wystąpić choroby autoimmunologiczne (takie jak stwardnienie rozsiane , cukrzyca typu 1 , toczeń rumieniowaty układowy ).
- Astma: Pomimo intensywnych badań nadal nie jest jasne (stan na 2019 r.), czy dodatek witaminy D ma wpływ na astmę.
- Nie ma dowodów na związek przyczynowy między niedoborem witaminy D a cukrzycą typu 2 (stan na 2020 r.).
Choroby, które występują częściej u osób starszych
Według wcześniejszych badań niedobór witaminy D wydaje się być czynnikiem ryzyka następujących chorób:
- Choroby kości : osteopenia (kontrowersyjna) i osteoporoza
- Ryzyko upadków: Przyjmowanie suplementów witaminy D może zmniejszyć liczbę upadków u osób w wieku powyżej 65 lat. Przyjmowanie 700 do 1000 IU zmniejszyło ryzyko upadków o 19 procent. Jednak metaanaliza z 2014 r. doszła do przeciwnego wniosku.
- Choroba Parkinsona
- Zaburzenia snu, takie jak zespół obturacyjnego bezdechu sennego , wydłużona faza snu i senność w ciągu dnia
Rak i inne choroby
W 2014 roku Niemieckie Centrum Badań nad Rakiem w metabadzie dokonało oceny kilku europejskich i amerykańskich badań obserwacyjnych i doszło do wniosku, że „niedobór witaminy D prawdopodobnie nie ma wpływu na rozwój raka”, dlatego autorzy generalnie nie zalecają tego witamina zapobiegawcza ( profilaktyczna ) Zażywać suplementy D. Jednocześnie niski poziom witaminy D może mieć negatywny wpływ na przebieg istniejącego nowotworu. Wyniki o prawdopodobnym nieistniejącym wpływie na rozwój nowotworów zostały następnie potwierdzone w 2017 r. w obszernej analizie genetycznych i epidemiologicznych baz danych. Dane od ponad 70 000 pacjentów onkologicznych z siedmioma różnymi typami raka nie wykazały żadnego związku przyczynowego między wariantami genów wpływających na poziom witaminy D we krwi a ryzykiem zachorowania. RKI również nie widzi związku przyczynowego na raka w deficytem witaminy D.
Duże randomizowane, kontrolowane placebo badanie interwencyjne VITAL dotyczące profilaktycznej suplementacji witaminą D w populacji ogólnej zakończyło się w 2017 roku . Wyniki opublikowano w listopadzie 2018 roku. Przebadano 25 871 zdrowych mężczyzn i kobiet, średnio w wieku 67 lat, którzy codziennie przyjmowali 2000 IU witaminy D lub placebo. W porównaniu z placebo, ryzyko zachorowania na raka lub choroby sercowo-naczyniowe nie mogło być zmniejszone poprzez przyjmowanie witaminy D średnio po 5,3 roku. Podawanie witaminy D w zapobieganiu tym chorobom okazało się nieodpowiednie.
Metaanaliza sześciu randomizowanych, kontrolowanych badań na ciężko chorych pacjentach na oddziale intensywnej terapii nie wykazała złagodzenia objawów podawania witaminy D. Wysokie dawki dobowe przekraczające 300 000 IU również nie zmniejszały śmiertelności .
Trzy metaanalizy badań klinicznych z 2019 roku wykazały, że suplementacja witaminy D w terapii przeciwnowotworowej wiązała się ze zmniejszeniem śmiertelności z powodu raka o około 13 procent, ale nie ze zmniejszonym ryzykiem zachorowania na raka. Na przykład śmiertelność równoległej suplementacji witaminy D wynosiła 2,11% w porównaniu z grupą placebo 2,43%. Wyniki metaanalizy N. Keuma i in. przeniósł Niemieckie Centrum Badań nad Rakiem (DKFZ) do Niemiec w 2021 r. i obliczył, że suplementacja witaminą D dla wszystkich Niemców w wieku powyżej 50 lat pozwoliłaby uniknąć do 30 000 zgonów z powodu raka rocznie i ponad 300 000 lat życia. zysku przy jednoczesnej oszczędności kosztów. Autorzy podkreślają, że suplementacja w żadnym wypadku nie zastępuje specyficznej terapii przeciwnowotworowej. Podstawowe mechanizmy biologiczne nie zostały jeszcze wyjaśnione. Uważa się, że rutynowe oznaczanie poziomu witaminy D jest zbędne, ponieważ nie należy obawiać się przedawkowania przy suplementacji 1000 jednostek międzynarodowych. Istnieją dalsze pozytywne skutki zdrowotne odpowiedniej podaży witaminy D, takie jak śmiertelność z powodu chorób płuc.
Jednak według wcześniejszych badań niedostateczna podaż witaminy D może być czynnikiem ryzyka następujących chorób:
- Osłabienie i ból mięśni oraz fibromialgia
- Choroby zakaźne, takie jak gruźlica lub infekcje dróg oddechowych
- Choroba przyzębia
Oznaczanie witaminy D
Oznaczenie poziomu witaminy D 3 w surowicy krwi odzwierciedla jedynie wychwyt witaminy D z pokarmem lub samosyntezę w skórze w ciągu ostatnich godzin lub dni. W celu zbadania długoterminowego stanu witaminy D bardziej sensowne jest określenie poziomu 25 (OH) witaminy D 3 we krwi, do którego witamina D 3 jest szybko przekształcana w wątrobie (patrz powyżej). Okres półtrwania 25 (OH) witaminy D 3 w krwiobiegu wynosi 1–2 miesiące, w zależności od ogólnego stanu witaminy D. Po zmianie dziennego spożycia witaminy D może upłynąć do czterech miesięcy, zanim nowy stan stacjonarny zostanie ustalony ze stabilną wartością w surowicy.
Poziom 25 (OH) D 3 był oznaczany od początku lat 80. XX wieku i umożliwił dalsze zrozumienie fizjologii witaminy D 3 . Mierzone wartości podawane są w jednostkach masy lub stężenia molowego, przy czym 1 ng/ml odpowiada około 2,5 nmol/l.
Pomiary analityczne 25 (OH) witaminy D 3 poziom w surowicy można przeprowadzić po HPLC rozdzielania za pomocą spektrometrii masowej wykrywania (MS). „Złoty standard” jest testem radioreceptora (RRA), stosując 3 H znakowanych znacznik , który jest jednak rzadko stosowane w Niemczech. Zautomatyzowane, rutynowe metody immunologiczne są mniej złożone, ale uważa się, że są podatne na niepowodzenie. Szybkim testom dostępnym w aptekach przypisuje się większą niepewność pomiaru, ponieważ nie ma wiarygodnej kontroli jakości takich testów.
Ocena 25 (OH) witaminy D 3 poziomie

Osoby z krajów południowych, które są narażone na dużo słońca i nie zakrywają całkowicie skóry, często mają stężenie w surowicy od 50 do 90 ng/ml. U Masajów i Hadza , którzy nadal żyli, zmierzono średni poziom 25 (OH) witaminy D 3 wynoszący 46 ng/ml.
Przy stężeniu w surowicy mniejszym niż 30 ng/ml organizm kompensuje brak wpływu witaminy D na równowagę wapniową zwiększonym hormonem przytarczyc (patrz poniżej). Wchłaniania wapnia w jelicie zasadniczo wpływa przez czynną postać 1a, 25 (OH) 2 witaminy D 3 i niezależne od 25 (OH) witaminy D 3 poziomu. Starsze badania zakładały, że wchłanianie wapnia w jelicie jest spowolnione z poziomu 25 (OH) witaminy D 3 poniżej 30 ng/ml.
Definicja niedoboru witaminy D oparta na poziomie 25-OH witaminy D nadal budzi kontrowersje, a American Institute of Medicine nadal określa 20 ng/ml jako dolną wartość graniczną. Inni zakładają następującą ocenę stężenia w surowicy dla 25 (OH) D 3 :
- Wartości poniżej 11 ng/ml oznaczają poważne ryzyko krzywicy u małych dzieci i niemowląt oraz ryzyko osteomalakatu u dorosłych.
- Wartości poniżej 20 ng/ml wskazują na długotrwały, istotny niedobór witaminy D (nawet jeśli niekoniecznie występują krzywica lub osteomalacja ).
- Wartości między 20 a 30 ng/ml wskazują na względny niedobór („niedobór”).
- Wartości pomiędzy 30 a 60 ng/ml oznaczają fizjologicznie bezpieczną i odpowiednią podaż.
- Wartości powyżej 88 ng/ml mogą oznaczać nadpodaż witaminy D.
- Wartości powyżej 150 ng / ml średnia witaminy D zatrucia .
- Wartości powyżej 280 ng/ml prowadzą do poważnych zaburzeń homeostazy wapnia.
Dane literaturowe różnią się w odniesieniu do tych wartości standardowych. W szóstym wydaniu książki Labor und Diagnose podano następujące zakresy referencyjne dla witaminy D 25 OH: Wiek do 50 lat: 50 do 175 nmol/l (20 do 70 ng/ml), wiek od 50 lat: 63 do 175 nmol/l (26 do 70 ng/ml). Wartości od 50 do 100 ng/ml są uważane za dobre.
Poziom we krwi utrzymuje się w zakresie od 30 do 88 ng/ml w szerokim zakresie dawek dziennego spożycia witaminy D od 20 µg (800 IU) do 250-500 µg (10 000-20 000 IU) u dorosłych i wzrasta tylko przy wyższych poziomy Żywią się. Ta górna granica (20 000 IU) odpowiada maksymalnej dziennej produkcji witaminy D 3 w skórze.
Częstotliwość niskich 25 (OH) witaminy D 3 poziomy
W zależności od pory roku, szerokości geograficznej, nawyków żywieniowych, grupy ludności i stylu życia, poziom 25 (OH) witaminy D 3 mieści się w obszarach, w których należy przyjąć niedobór witaminy D. Niski poziom witaminy D jest niezależnym i długotrwałym czynnikiem ryzyka wielu chorób (rak, choroby autoimmunologiczne, podatność na infekcje, bardziej kruche kości). Ponieważ (jak wyjaśniono powyżej) niski poziom witaminy D jest spowodowany cywilizacją, często jest on normalny, ale nie jest jeszcze zdrowy. W różnych badaniach znaleziono następujące wartości:
| Lokalizacja | gegr. szeroki |
Grupa, koleś | Lato / Jesień (ng / ml ± SD) |
Zima / wiosna (ng / ml ± SD) |
Nr ref. |
|---|---|---|---|---|---|
| Miami, Floryda) | 26° | powyżej 18 lat | 26,8 ± 10,3 (mężczyźni) 25,0 ± 9,4 (kobiety) |
23,3 ± 8,4 | |
| Boston, Massachusetts | 43 ° | białe kobiety 20-40 Lj. | 34,2 ± 13,2 | 24,0 ± 8,6 | |
| Boston, Massachusetts | 43 ° | czarne kobiety 20-40 Lj. | 16,4 ± 6,6 | 12,1 ± 7,9 | |
| Paryż | 49° | młodzież płci męskiej | 23,4 ± 8,0 | 8,2 ± 2,8 | |
| Kalgary w Albercie | 51° | 27.-89. Lj. | 28,6 ± 9,4 | 22,9 ± 8,5 |
Paryż znalazł się w tabeli jako reprezentant środkowoeuropejskich warunków pod względem szerokości geograficznej, zwyczajów żywieniowych i suplementacji. Szczególnie zauważalna jest tutaj wyjątkowo niska wartość zimą. Należy jednak pamiętać m.in. redukcja promieniowania UV poprzez smog.
Efekt odmiennej pigmentacji skóry widać wyraźnie na przykładzie z Bostonu.
Dodatkowe spożycie jako bilans lub suplement
W przypadku niedoboru witaminy D można podać suplement w wysokości 10–25 µg (400–1000 j.m.) dziennie. Pokrewne suplementy diety należą do najpopularniejszych. W 2018 r. w aptekach, drogeriach i supermarketach w Niemczech sprzedano około 5,7 mln opakowań suplementów diety z witaminą D. Nie udowodniono jednak potrzeby współsuplementacji witaminą K.
Podczas ciąży
Jeśli chodzi o przyjmowanie witaminy D w czasie ciąży, sytuacja w badaniu nie jest jasna. Jednak Federalny Instytut Oceny Ryzyka wskazuje, że przedawkowanie witaminy D podczas ciąży może mieć poważne konsekwencje. Może m.in. B. „upośledzenie fizyczne i umysłowe , nadzastawkowe zwężenie aorty i retinopatia dziecka”. Dlatego kobiety w ciąży powinny „przyjmować tylko dawki dobowe powyżej 12,5 μg (500 j.m.)/dobę, jeśli są ściśle wskazane”.
Ogólne zalecenie, aby kobiety w ciąży przyjmowały dodatkowo witaminę D jako zbilansowanie, jest również kwestionowane przez szeroko zakrojone badanie 3960 par matka-dziecko, w którym poziom kalcyferolu u matki nie miał prawie żadnego wpływu na gęstość kości dziecka.
Dwa przeglądy systematyczne z 2017 i 2018 r. nie wykazały związku między poziomem witaminy D w czasie ciąży a późniejszymi alergiami lub astmą u dziecka.
Ogólna populacja
W bardzo dużej liczbie badań stwierdzono statystyczny związek między niskimi wartościami witaminy D a skróconą oczekiwaną długością życia. Do tej pory (stan na 2019 r.) nie udało się wyjaśnić, w jakim stopniu niskie wartości witaminy D przyczyniają się do wcześniejszej śmierci, a w jakim stopniu gorszy stan zdrowia prowadzi do obniżenia wartości witaminy D. Związek między przyczyną a skutkiem pozostał niejasny. Pojawia się jednak konkretna możliwość wyjaśnienia tej kwestii. Składa się z szeroko zakrojonych badań genetycznych typu randomizacji Mendla . Dostępne są już pierwsze wyniki takich badań. Nie pozwalają jeszcze na jednoznaczne wnioski, ale pokazują, że takie wnioski będą prawdopodobnie możliwe w najbliższej przyszłości.
Obniżenie czynnika ryzyka niedoboru witaminy D poprzez przyjmowanie preparatów witaminy D ( suplementacja ) w przypadku znacznego niedoboru witaminy D sugeruje zmniejszenie ogólnej śmiertelności ( śmiertelności ).
W krajach takich jak USA, Kanada, Szwecja i Finlandia niektóre produkty spożywcze są od lat uzupełniane witaminą D na mocy przepisów rządowych. W wielu krajach, w związku z nowymi odkryciami w ostatnich latach, suplementacja jest rozważana poprzez regulacje, m.in. B. nawet w równikowych Indiach.
W randomizowanym, kontrolowanym badaniu z udziałem prawie 400 osób w wieku powyżej 70 lat nie zaobserwowano wzrostu gęstości kości po przyjęciu witaminy D. Przyjmowałeś 24 000 lub 48 000 IU witaminy D miesięcznie przez ponad rok.
Instytut Jakości i Efektywności w Ochronie Zdrowia (IQWiG) opublikował następujące wnioski dotyczące osteoporozy na jego stale aktualizowanej platformy internetowej Gesundheitsinformation.de (od marca 2019):
„Jednak według aktualnych wyników badań suplementy diety zawierające witaminę D są bezużyteczne”.
Wartości referencyjne DA-CH DGE, ÖGE, SGE / SVE
Niemiecki Nutrition Society uważa witamina D Zasilanie w Niemczech są niewystarczające ogólnie , pomimo stosunkowo niskich założonych referencyjnych wartości (2017). W dotychczasowym zaleceniu z 2012 roku nadal odradza przyjmowanie suplementów witaminy D bez konkretnego powodu. Suplementacja jest zalecana tylko wtedy, gdy „udowodniono, że podaż jest niewystarczająca, a ukierunkowana poprawa podaży nie może zostać osiągnięta ani poprzez dietę, ani przez własne wytwarzanie witaminy D przez wystawienie na działanie promieni słonecznych”. dostarczać. W przypadku braku syntezy endogennej, tj. gdy ludzie żyją na stałe bez ekspozycji na słońce, DGE zaleca spożywanie następujących ilości witaminy D w pożywieniu i preparatach witaminy D: Obecnie podaje je jako „wartości szacunkowe dotyczące odpowiedniego spożycia w przypadku braku synteza endogenna " w; „Zalecenia spożycia” obowiązujące do 2012 r. zostały wykonane bez uwzględnienia samosyntezy i były średnio 4-krotnie niższe. W 2012 roku opublikowano następujące wartości:
- Niemowlęta (od 0 do poniżej 12 miesięcy): 10 µg / 400 IU dziennie (wartość szacunkowa)
- Dzieci (od 1 roku do poniżej 15 lat): 20 µg / 800 IU dziennie
- Młodzież i dorośli (od 15 do 65 lat): 20 µg / 800 j.m. dziennie
- Dorośli w wieku 65 lat i powyżej: 20 µg / 800 IU dziennie
- kobieta w ciąży: 20 µg / 800 IU dziennie
- kobiety karmiące: 20 µg / 800 IU dziennie
Podsumowując: wszystkie osoby 20 µg / 800 IU, niemowlęta do 1 roku życia połowa tej dawki; 1 µg = 40 jednostek międzynarodowych (j.m.); 1 j.m. = 0,025 µg
Instytut Medyczny
W latach 2008-2010 amerykańska organizacja zajmująca się zdrowiem Institute of Medicine (IOM) przeanalizowała dostępne do tej pory dane na temat witaminy D i jej konsekwencji dla zdrowia ludzkiego. Celem badania było przedstawienie konkretnych zaleceń dotyczących witaminy D na podstawie badań naukowych. Badanie wykazało, że korzyści zdrowotne wykraczające poza zdrowie kości przy poziomie witaminy D wyższym niż 20 μg / L są naukowo kontrowersyjne. Dzienne zapotrzebowanie (RDA) na witaminę D ustalono zatem na około 15 µg / 600 IU, przy czym maksymalna dawka dobowa ( górny tolerowany poziom spożycia ) została zwiększona do 100 µg / 4000 IU. Zalecenie opiera się na badaniu ponad 1000 publikacji na temat witaminy D, co czyni je największym badaniem witaminy D w ostatniej dekadzie.
W latach po opublikowaniu badania IOM naukowcy Paul J. Veugelers i John Paul Ekwaru obliczyli różne maksymalne dzienne spożycie witaminy D. Dla dorosłych do 70 roku życia jest to prawie 9000 IU/dzień. Te obliczone ilości są krytykowane, ponieważ tak wysokich ilości nie można osiągnąć ani przez jedzenie, ani przez słońce. Bez suplementów diety wszyscy byliby uważani za niedostatecznie zaopatrzonych.
Towarzystwa zawodowe, takie jak National Institutes of Health, nadal reprezentują ocenę IOM.
Tolerowana górna ilość spożycia
Europejski Urząd Bezpieczeństwa Żywności stwierdza następujące dopuszczalnego górnego poziomu wlotu :
- Niemowlęta (od 0 do poniżej 12 miesięcy): 25 µg / dzień (1000 j.m.)
- 1-10 lat: 50 µg / dzień (2000 j.m.)
- 11-17 lat: 100 µg/dobę (4 000 j.m.)
- 17+: 100 µg/dzień (4 000 j.m.)
- kobieta w ciąży, karmiąca piersią: 100 µg/dobę (4 000 j.m.)
Przedawkowanie i toksyczność witaminy D
Ostre lub przewlekłe przedawkowanie witaminy D może prowadzić do hiperwitaminozy witaminy D. W 2002 roku Komitet Naukowy ds. Żywności Komisji Europejskiej wydał opinię w sprawie bezpieczeństwa witaminy D 3 w następujący sposób:
- „Maksymalna dzienna dawka 50 µg (2000 IU) dla młodzieży i dorosłych (w tym kobiet w ciąży i matek karmiących) oraz 25 µg (1000 IU) dla dzieci w pierwszych dziesięciu latach życia może być przyjmowana długotrwale przez osoby zdrowe bez ryzyko skutków ubocznych, nawet bez nadzoru lekarskiego.
Ta informacja jest ostrożna, przynajmniej dla dorosłych, i ma współczynnik bezpieczeństwa 2, co oznacza, że skutki uboczne zaobserwowano tylko przy dawkach ponad dwukrotnie wyższych. W porównaniu ze zwykłymi dawkami witaminy D, opinia ta wydaje się pozostawiać wystarczającą swobodę dla dorosłych. Ten obszar bezpieczeństwa jest niższy dla małych dzieci.”
Większość autorów uważa dzienne spożycie do 100 µg (4000 IU) witaminy D 3 dla dorosłych przez sześć miesięcy za bezpieczne, tj. bez żadnych weryfikowalnych skutków ubocznych, takich jak zwiększone wydalanie wapnia z moczem. U kobiet po menopauzie dzienna suplementacja 10 µg (400 IU; razem z 1000 mg wapnia) wiązała się z 17-procentowym wzrostem ryzyka wystąpienia kamieni nerkowych w okresie siedmiu lat. W przeciwieństwie do tego, badania przeprowadzone w okresie od 2011 do 2018, w którym nie ma dodatkowej wapnia podawano wykazała, że o wiele wyższe dawki witaminy D 3 można podawać (5000 IU do około 50000 IU), co nie miało negatywnego wpływu na nerki zdrowia.
Stężenie witaminy D 3 w surowicy powyżej 500 nmol/l (odpowiada to ponad 200 ng/ml) uważane jest za potencjalnie toksyczne. Przy przekroczeniu tej wartości występowały sporadycznie zagrażające życiu powikłania.
Z drugiej strony ulotki informacyjne preparatów witaminy D przeznaczonych wyłącznie do stosowania w aptece wskazują próg przedawkowania między 40 000 a 100 000 IU (co odpowiada 1000 do 2500 µg) dziennie przez okres od jednego do dwóch miesięcy dla dorosłych z prawidłową czynnością przytarczyc . Niemowlęta i małe dzieci mogą być wrażliwe na znacznie niższe dawki.
Zobacz też
- Hipowitaminoza (niedostateczna podaż witamin)
literatura
- J. Haas: Vigantol - Adolf Windaus i historia witaminy D. Stuttgart 2007, ISBN 978-3-8047-2223-1 .
- Birte Hintzpeter: Status witaminy D w Niemczech: występowanie niedoboru witaminy D, determinanty i potencjalne konsekwencje zdrowotne. Drugie wydawnictwo, Tönning / Lübeck / Marburg 2008, ISBN 978-3-89959-782-0 .
- AS Dusso, AJ Brown, E. Slatopolsky: Witamina D. W: American Journal of Physiology-Renal Physiology . 289, 2005, s. F8-F28 (przegląd). PMID 15951480
- Hajo Zeeb, Rüdiger Greinert: Znaczenie witaminy D w profilaktyce raka. W: Deutsches Ęrzteblatt International. Tom 107, nr 37, Kolonia 2010, s. 638-643.
- Armin Zittermann: Witamina D w medycynie prewencyjnej. Wydanie II. UNI-MED-Verlag, Brema 2012, ISBN 978-3-8374-1249-9 .
- Philippe Autier, Mathieu Boniol, Cecile Pizot, Patrick Mullie: Stan witaminy D i zły stan zdrowia: przegląd systematyczny. W: Cukrzyca lancetowa i endokrynologia. 2, 2014, s. 76-89, doi: 10.1016 / S2213-8587 (13) 70165-7
- P. Pludowski, MF Holick i wsp.: Wytyczne dotyczące suplementacji witaminą D. W: The Journal of steroid biochemii i biologii molekularnej. Tom 175, 01 2018, s. 125-135, doi: 10.1016 / j.jsbmb.2017.01.021 , PMID 28216084 , (Recenzja), PDF .
- D. Steinhilber : Witamina D - krytyczna uwaga . Gazeta Farmaceutyczna, 19 kwietnia 2020 r.
linki internetowe
- Cholekalcyferol . W: KEGG .
- Niemieckie Towarzystwo Żywienia V.: Witamina D (kalcyferole): Szacunkowe wartości dla odpowiedniego spożycia witaminy D przy braku syntezy endogennej .
- Federalny Instytut Oceny Ryzyka (BfR) : Wybrane pytania i odpowiedzi dotyczące witaminy D.
- Stella Marie Hombach: Preparat na słońce w cieniu pieniędzy. W: MedWatch . 11 maja 2021, dostęp 12 maja 2021 .
Indywidualne dowody
- ↑ b c d Wejście na cholekalcyferol w bazie substancji GESTIS z tej IFA , dostępne w dniu 27 sierpnia 2016 r. (wymagany JavaScript)
- ↑ Wpis na cholekalcyferolu w wykazie klasyfikacji i oznakowania w Europejskiej Agencji Chemikaliów (ECHA), dostępne w dniu 1 sierpnia 2016. Producenci i dystrybutorzy mogą rozwinąć się zharmonizowanej klasyfikacji i oznakowania .
- ↑ Kumaravel Rajakumar: Witamina D, olej z wątroby dorsza, światło słoneczne i krzywica: perspektywa historyczna , Pediatria , sierpień 2003, tom 112 / wydanie 2, artykuł (w języku angielskim); Strona o podobnej treści (niemiecki).
- ↑ K. Huldschinsky: tg. W: Niemiecki Tygodnik Medyczny . 45, 1919, s. 712-713.
- ^ A. Hess, L. Unger: Leczenie krzywicy dziecięcej przez światło słoneczne. Uwagi wstępne. W: JAMA . 77, 1921, s. 39-41; doi: 10.1001 / jama.1921.02630270037013 .
- ^ EV McCollum, Nina Simmonds, J. Ernestine Becker i PG Shipley: Badania nad krzywicą eksperymentalną. XXI. Eksperymentalne wykazanie istnienia witaminy, która sprzyja odkładaniu się wapnia , J. Biol. Chem. 53, 1922, str. 293-312, (PDF) .
- ↑ Ali Vicdani Doyum: Alfred Kantorowicz ze szczególnym uwzględnieniem jego pracy w Stambule (Przyczynek do historii współczesnej stomatologii). Rozprawa medyczna, Würzburg 1985, s. 215 i n.
- ↑ Dzień Witaminy D – 2 listopada to dzień. . W: www.vitamindday.net . Zarchiwizowane z oryginału 16 października 2013 r. Pobrano 3 lutego 2014 r.
- ↑ a b c d e f g M. F. Holick: Czynniki środowiskowe miały wpływ na skórną produkcję witaminy D . W: Am J Clin Nutr. Tom 61 (3 suplementy), 1995, s. 638S-645S.
- ↑ AW Norman: Światło słoneczne, pora roku, pigmentacja skóry, witamina D i 25-hydroksywitamina D: integralne składniki systemu hormonalnego witaminy D . W: Am J Clin Nutr . Tom 67 (6), 1998, s. 1108-1110.
- ↑ LY Matsuoka, J. Wortsman, JG Haddad, BW Hollis: Próg in vivo dla skórnej syntezy witaminy D3 . W: Czasopismo Medycyny Laboratoryjnej i Klinicznej . taśma 114 , nie. 3 , 1989, s. 301-305 , PMID 2549141 .
- ↑ Rudi Hutterer: Pasuje do biochemii. Springer, 2009, ISBN 978-3-8348-9379-6 , s. 501. Ograniczony podgląd w wyszukiwarce książek Google
- ↑ a b c d B. W. Hollis: Poziomy 25-hydroksywitaminy D w krążeniu wskazujące na wystarczalność witaminy D: Implikacje dla ustanowienia nowych zaleceń dotyczących efektywnego spożycia witaminy D w diecie . W: J Nutr . Tom 135 (2), 2005, s. 317-322.
- ↑ Camille E. Powe, Michele K. Evans, Julia Wenger, Alan B. Zonderman, Anders H. Berg, Michael Nalls, Hector Tamez, Dongsheng Zhang, Ishir Bhan, S. Ananth Karumanchi, Neil R. Powe, Ravi Thadhani: Witamina D – Białko wiążące i status witaminy D czarnoskórych i białych Amerykanów. W: New England Journal of Medicine . 369, 2013, s. 1991-2000, doi: 10.1056 / NEJMoa1306357 .
- ↑ R. Shinkyo, T. Sakaki, M. Kamakura, M. Ohta, K. Inouye: Metabolizm witaminy D przez ludzki mikrosomalny CYP2R1 . W: Biochem. Biofizyka. Res. taśma 324 , nie. 1 , listopad 2004, s. 451-457 , doi : 10.1016 / j.bbrc.2004.09.073 , PMID 15465040 .
- ↑ JB Cheng i wsp.: Deorfanizacja cytochromu P450 2R1, mikrosomalnej 25-hydroksylazy witaminy D. W: J Biol Chem . Tom 278 (39), 2003, s. 38084-38093.
- ↑ L. Zgaga, E. Laird, M. Healy: Pomiar 25-hydroksywitaminy D w ludzkich włosach: Wyniki badania Proof-of-Concept. W: Odżywki. Tom 11, numer 2, luty 2019, s., Doi: 10.3390 / nu11020423 , PMID 30781610 (pełny tekst dowolny).
- ↑ a b c d A.S. Dusso u. A .: Witamina D . ( Pamiątka z 15 maja 2007 r. w archiwum internetowym ) W: Am J Physiol Renal Physiol . Tom 289, 2005, s. F8-F28.
- ↑ AL Negri: Aparat endocytarny kanalika proksymalnego jako swoisty mechanizm wychwytu nerkowego białka wiążącego witaminę D/kompleks 25-(OH)D3 . W: Nefrologia (Carlton) . taśma 11 , nie. 6 , grudzień 2006, s. 510-515 , doi : 10.1111 / j.1440-1797.2006.00704.x , PMID 17199789 .
- ↑ GS Reddy, KY Tserng: Kwas kalcytronowy, końcowy produkt metabolizmu nerkowego 1,25-dihydroksywitaminy D3 poprzez szlak utleniania C-24 . W: Biochemia . taśma 28 , nie. 4 , 21 lutego 1989, s. 1763-1769 , PMID 2719932 .
- ↑ CYTOCHROM P450, RODZINA 24, PODRODZINA A, POLIPEPTYD 1; CYP24A1. W: Online Mendlowskie dziedziczenie w człowieku . (Język angielski)
- ↑ ES Kang i wsp.: Hiperkalcemia w zaburzeniach ziarniniakowych: przegląd kliniczny. W: Curr Opin Pulm Med . 6 (5), wrzesień 2000, s. 442-447. PMID 10958237 .
- ↑ AL Lameris, CL Geesing, JG Hoenderop, MF Schreuder: Znaczenie wapnia i witaminy D w diecie w leczeniu hiperkalcemii w zespole Williamsa-Beurena. W: Journal of pediatric endokrynologii i metabolizmu: JPEM. Tom 27, numer 7-8, lipiec 2014, s. 757-761, doi: 10.1515 / jpem-2013-0229 , PMID 24572979 (recenzja), PDF .
- ↑ M. Movassaghi, S. Bianconi, R. Feinn, CA Wassif, FD Porter: Poziomy witaminy D w zespole Smitha-Lemli-Opitza. W: Amerykańskie czasopismo genetyki medycznej. Część A. Tom 173, numer 10, październik 2017, s. 2577-2583, doi: 10.1002 / ajmg.a.38361 , PMID 28796426 , PMC 5603413 (pełny tekst dowolny).
- ↑ KP Schlingmann, M. Kaufmann, S. Weber, A. Irwin, C. Goos, U. John, J. Misselwitz, G. Klaus, E. Kuwertz-Bröking, H. Fehrenbach, AM Wingen, T. Güran, JG Hoenderop, RJ Bindels, DE Prosser, G. Jones, M. Konrad: Mutacje w CYP24A1 i idiopatycznej dziecięcej hiperkalcemii. W: The New England Journal of Medicine . Tom 365, numer 5, sierpień 2011, s. 410-421, doi: 10.1056 / NEJMoa1103864 , PMID 21675912 (pełny tekst dowolny).
- ↑ E. De Paolis, GL Scaglione, M. De Bonis, A. Minucci, E. Capoluongo: defekty genetyczne CYP24A1 i SLC34A1 związane z idiopatyczną hiperkalcemią niemowlęcą: od genotypu do fenotypu. W: Chemia kliniczna i medycyna laboratoryjna. [publikacja elektroniczna przed drukiem] czerwiec 2019, doi: 10.1515 / cclm-2018-1208 , PMID 31188746 (przegląd).
- ↑ T. Jobst-Schwan, A. Pannes, KP Schlingmann, KU Eckardt, BB Beck, MS Wiesener: Niezgodny przebieg kliniczny hydroksylazy witaminy D (CYP24A1) związanej z hiperkalcemią u dwóch dorosłych braci z wapnicą nerek. W: Badania nerek i ciśnienia krwi. Tom 40, nr 5, 2015, s. 443–451, doi: 10.1159 / 000368520 , PMID 26304832 (recenzja) (pełny tekst dowolny).
- ↑ a b Departament Zdrowia Brema (red.): Niedobór witaminy D w starszym wieku. W: Środowisko: Dieta: Niedobór witaminy D. Departament Zdrowia Brema; udostępniono 26 marca 2015 r.
- ↑ Sven Siebenand: Hormon awanturników. W: Gazeta farmaceutyczna online. 06/2012, wyd. ABDA - Federalne Stowarzyszenie Niemieckich Stowarzyszeń Farmaceutycznych, Govi-Verlag, Berlin 2012; udostępniono 26 marca 2015 r.
- ↑ Annette Mende: Witamina D: Niedobór jest powszechny. W: Gazeta farmaceutyczna online. 16/2011, wyd. ABDA - Federalne Stowarzyszenie Niemieckich Stowarzyszeń Farmaceutycznych. Govi-Verlag, Berlin 2011; udostępniono 26 marca 2015 r.
- ↑ a b c d e f g h i W. B. Grant, MF Holick: Korzyści i wymagania witaminy D dla optymalnego zdrowia: przegląd. ( Pamiątka z 17 kwietnia 2012 w Internet Archive ) (PDF; 262 kB). W: Altern Med ks . Tom 10 (2), 2005, s. 94-111.
- ↑ LM Bodnar, HN Simhan, RW Powers, MP Frank, E. Cooperstein, JM Roberts: Wysoka częstość występowania niedoboru witaminy D u czarno-białych kobiet w ciąży mieszkających w północnych Stanach Zjednoczonych i ich noworodków. W: Dziennik Żywienia . Tom 137, numer 2, luty 2007, s. 447-452. PMID 17237325 .
- ↑ Camille E. Powe, Michele K. Evans, Julia Wenger, Alan B. Zonderman, Anders H. Berg, Michael Nalls, Hector Tamez, Dongsheng Zhang, Ishir Bhan, S. Ananth Karumanchi, Neil R. Powe, Ravi Thadhani: Witamina D – Białko wiążące i status witaminy D czarnoskórych i białych Amerykanów. W: New England Journal of Medicine . 2013, tom 369, wydanie 21, 21 listopada 2013, s. 1991-2000. doi: 10.1056 / NEJMoa1306357 .
- ↑ a b c d e f g h i Komitet Naukowy ds. Żywności Komisji Europejskiej : Opinia Komitetu Naukowego ds. Żywności w sprawie tolerowanego górnego poziomu spożycia witaminy D . 2002 (angielski; PDF; 385 kB).
- ↑ P. Urbain, F. Singler, G. Ihorst, H.-K. Biesalski, H. Bertz: Biodostępność witaminy D2 z napromieniowanych promieniami UV-B pieczarek u zdrowych osób dorosłych z niedoborem 25-hydroksywitaminy D w surowicy: randomizowane badanie kontrolowane. W: European Journal of Clinical Nutrition . 65, 2011, s. 965-971, doi: 10.1038 / ejcn.2011.53 . DRKS-ID badania: DRKS00000195
- ↑ Paul Stamets: Umieść grzyby w słońcu, aby uzyskać witaminę D. fungi.com, 06.08.2012; Źródło 29 kwietnia 2014.
- ^ Gerhard G Habermehl, Peter E. Hammann, Hans C. Krebs, W. Ternes: Naturstoffchemie: Wprowadzenie . 2008, s. 70.
- ↑ Wartości odżywcze śledzi matias solony. (Nie jest już dostępny online.) W: Nutritional Calculator.de. Zarchiwizowane z oryginału w dniu 14 marca 2012 r .; Źródło 26 kwietnia 2013 .
- ↑ a b c d e f g h i j k l Souci, specjalista, zioło: tabele żywieniowe . medpharm, Stuttgart 2008 Specjalistyczna baza ziół Souci . ( Pamiątka z 30 grudnia 2007 w Internet Archive )
- ↑ a b c Joachim Gärtner, Andrea Servatius: Witamina D: objawy, skutki, poziom we krwi, zawartość w żywności, suplementy diety, leki.
- ↑ a b Witamina D (kalcyferole). W: niemieckim Nutrition Society . Obejrzano 24 grudnia 2018 roku (referencyjnych wartości dla witaminy D 3 spożycia).
- ↑ a b Witamina D: EFSA ustala wartości referencyjne dla spożycia . Europejski Urząd ds. Bezpieczeństwa Żywności, 2016.
- ↑ Opinia na temat tolerowanego górnego poziomu spożycia witaminy D . (PDF; 385 kB) Komisja Europejska - Komitet Naukowy ds. Żywności, 2002.
- ↑ JoAnn E. Manson , Patsy M. Brannon, RD, Clifford J. Rosen, Christine L. Taylor: Niedobór witaminy D – czy naprawdę pandemia? W: New England Journal of Medicine . taśma 375 , 10 listopada 2016, s. 1817-1820 , doi : 10.1056/NEJMp1608005 .
- ↑ Witamina D: Niepotrzebne spożywanie dużych dawek suplementów diety , od 31 lipca 2020 r., doi: 10.17590 / 20200731-141633
- ↑ G. Mensink: Obecna podaż składników odżywczych dla dzieci i młodzieży w Niemczech. Wyniki z EsKiMo. W: Przegląd żywienia . Tom 11, 2007, s. 636-646.
- ↑ Spożycie wapnia i witaminy D przez dzieci (artykuł recenzowany). (Już niedostępny online.) W: Ernahrungumschau 09/2008. 2008, zarchiwizowane od oryginału w dniu 12 stycznia 2009 ; udostępniono 24 grudnia 2018 r .
- ↑ a b c d e f g h i j k M. S. Calvo i wsp.: Spożycie witaminy D: globalna perspektywa obecnego stanu . W: J Nutr. 135, s. 310-316.
- ↑ Krajowe Badanie Konsumpcji II 2008 . Instytut Maxa Rubnera i Federalny Instytut Badawczy ds. Żywienia i Żywności .
- ↑ LM Gartner, FR Greer: Sekcja Karmienia Piersią i Komitet ds. Żywienia : Zapobieganie krzywicy i niedoborowi witaminy D: Nowe wytyczne dotyczące spożycia witaminy D. W: Pediatria . Tom 111, 2003, s. 908-910.
- ↑ KD Cashman, KG Dowling i in.: Niedobór witaminy D w Europie: pandemia? W: The American Journal of Clinical Nutrition . Tom 103, numer 4, kwiecień 2016, s. 1033-1044, doi: 10.3945 / ajcn.115.120873 , PMID 26864360 , PMC 5527850 (pełny tekst dowolny).
- ↑ Martina Rabenberg, Christa Scheidt-Nave, Markus A. Busch, Nina Rieckmann, Birte Hintzpeter: Status witaminy D wśród dorosłych w Niemczech – wyniki niemieckiego wywiadu i badania zdrowia dorosłych (DEGS1) . W: BMC Zdrowie Publiczne . taśma 15 , nie. 1 , grudzień 2015, ISSN 1471-2458 , s. 1-15 , doi : 10.1186 / s12889-015-2016-7 ( biomedcentral.com [dostęp 10 stycznia 2021]).
- ↑ Wybrane pytania i odpowiedzi dotyczące witaminy D – Często zadawane pytania dotyczące BfR, DGE i MRI z 22 października 2012 r . W: www.dge.de .
- ↑ a b A. Zittermann, S. Pilz, H. Hoffmann, W. March: Witamina D i infekcje dróg oddechowych: perspektywa europejska. W: European Journal of Medical Research . Tom 21, marzec 2016, s. 14, doi: 10.1186 / s40001-016-0208-y , PMID 27009076 , PMC 4806418 (pełny tekst dowolny) (recenzja).
- ↑ C. Braegger, C. Campoy, V. Colomb, T. Decsi, M. Domellof, M. Fewtrell, I. Hojsak, W. Mihatsch, C. Molgaard, R. Shamir, D. Turck, J. van Goudoever: Witamina D w zdrowej europejskiej populacji pediatrycznej. W: Journal of Pediatric Gastroenterology and Nutrition . Vol. 56, nr 6, 2013, s. 692-701. PMID 23708639 , PDF
- ^ JY Lee, TY Więc J. Thackray: Przegląd leczenia niedoboru witaminy D u pacjentów pediatrycznych. W: The Journal of Pediatric Pharmacology and Therapeutics : JPPT: oficjalny dziennik PPAG. Tom 18, numer 4, październik 2013, s. 277-291, doi: 10.5863 / 1551-6776-18.4.277 , PMID 24719588 , PMC 3979050 (pełny tekst dowolny) (przegląd).
- ↑ Silke Klapdor, Eva Richter, Rainer Klapdor: Witaminy rozpuszczalne w tłuszczach w chorobach trzustki. W: Ernahrung- Umschau , wydanie 08/2012, s. 436–441.
- ↑ a b c Sina Horsthemke: Witamina D: Czy słońce wystarcza do ochrony kości? W: Spektrum.de . 25 września 2020, dostęp 8 listopada 2020 .
- ↑ Między innymi Alexandra Jungert: Zastępowanie witamin w obszarze innym niż dzieci. Konieczność i ryzyko. W: Deutsches Ęrzteblatt. Tom 117, wydanie 1–2, 6 stycznia 2020, s. 14–22, tutaj: s. 17.
- ↑ Referencyjne wartości spożycia wapnia i witaminy D (PDF)
- ↑ Wytyczna S1 174-007: Krzywica z niedoboru witaminy D. (PDF) DGKED, marzec 2016 r.
- ↑ Witamina D – aktualna wartość referencyjna DA-CH z perspektywy oceny ryzyka (PDF) Federalny Instytut Oceny Ryzyka , 2013, s. 15.
- ↑ Philippe Autier, Mathieu Boniol to: Stan witaminy D i zły stan zdrowia: przegląd systematyczny w: The Lancet . Tom 2, nr. 1 stycznia 2014, s. 76-89.
- ↑ Albert Gossauer: Struktura i reaktywność biomolekuł. Verlag Helvetica Chimica Acta, Zurych 2006, ISBN 3-906390-29-2 , s. 152.
- ^ Opinia: Witamina D a profilaktyka wybranych chorób przewlekłych . (PDF) DGE, 2011.
- ↑ Oświadczenie: Witamina D a profilaktyka wybranych chorób przewlekłych (PDF) DGE, 2011.
- ↑ B. Kheiri, A. Abdalla, M. Osman, S. Ahmed, M. Hassan, G. Bachuwa: Niedobór witaminy D i ryzyko chorób sercowo-naczyniowych: przegląd narracyjny. W: Nadciśnienie kliniczne . Tom 24, 2018, s. 9, doi: 10.1186 / s40885-018-0094-4 , PMID 29977597 , PMC 6013996 (pełny tekst dowolny) (recenzja).
- ↑ JoAnn E. Manson, Mohammad Luay Alkotob, Ghassan Bachuwa, Saira Sundus, Anitha Yelangi: suplementacja witaminą D i ryzyko chorób układu krążenia u ponad 83 000 osób w 21 randomizowanych badaniach klinicznych: metaanaliza . W: JAMA Kardiologia . 19 czerwca 2019, doi : 10.1001 / jamacardio.2019.1870 ( jamanetwork.com [dostęp 24 czerwca 2019]).
- ↑ Naukowy Komitet Doradczy ds. Żywienia: Aktualizacja szybkiego przeglądu: Witamina D i ostre infekcje dróg oddechowych. (PDF) Rząd Wielkiej Brytanii, 17 grudnia 2020 r., dostęp 5 stycznia 2021 r .
- ↑ a b Witamina D. W: NIH. 17 lipca 2020, udostępniono 4 stycznia 2021 .
- ↑ a b Oświadczenie doradcze dotyczące prawdopodobnego miejsca w terapii Skrócone podsumowanie dowodów dotyczących COVID-19: witamina D w leczeniu COVID-19 Porada NICE . W: www.nice.org.uk . Pobrano 2 października 2020 r.
- ↑ Kup suplementy witaminy D, jeśli jesteś w grupie wysokiego ryzyka zachorowania na koronawirusa (COVID-19). W: NHS. 18 grudnia 2020, dostęp 4 stycznia 2021 .
- ↑ Szybka wytyczna dotycząca COVID-19: witamina D. W: National Institute for Health and Care Excellence. 17 grudnia 2020, udostępniono 5 stycznia 2021 .
- ↑ Julia Kristin Stroehlein i wsp.: Suplementacja witaminą D w leczeniu COVID-19: żywy przegląd systematyczny . W: Baza danych przeglądów systematycznych Cochrane . taśma 5 , 24 maja 2021 r., s. CD015043 , doi : 10.1002/14651858.CD015043 , PMID 34029377 .
- ↑ David A. Joliffe i wsp.: Suplementacja witaminą D w celu zapobiegania ostrym infekcjom dróg oddechowych: przegląd systematyczny i metaanaliza danych zbiorczych z randomizowanych badań kontrolowanych, The Lancet, 1 maja 2021 r., doi: 10.1016 / S2213-8587 (21 ) 00051-6
- ↑ Federalny Instytut Oceny Ryzyka Witamina D, układ odpornościowy i COVID-19 , BfR, 14 maja 2021 r.
- ↑ a b Komunikat prasowy DKFZ : Suplementacja witaminą D: możliwy wzrost lat życia przy jednoczesnej oszczędności kosztów , DKFZ, 11.02.2021, dostęp 21.02.2021
- ↑ Marcos Pereira i wsp.: Niedobór witaminy D pogarsza COVID-19: przegląd systematyczny i metaanaliza . W: Krytyczne recenzje w nauce o żywności i żywieniu . taśma 0 , nie. 0 , 4 listopada 2020, s. 1-9 , doi : 10.1080/10408398.2020.1841090 , PMID 33146028 .
- ↑ Jose Manuel Quesada-Gomez i wsp.: Stymulacja receptora witaminy D w celu zmniejszenia zespołu ostrej niewydolności oddechowej (ARDS) u pacjentów z infekcjami koronawirusa SARS-CoV-2: poprawione Ms SBMB 2020_166 . W: The Journal of Steroid Biochemistry and Molecular Biology . taśma 202 , 1 września 2020, s. 105719 , doi : 10.1016 / j.jsbmb.2020.105719 .
- ↑ Międzynarodowe badania kliniczne oceniające witaminę D u osób z COVID-19 . ClinicalTrials.gov, Narodowa Biblioteka Medyczna Stanów Zjednoczonych. Maj 2020 . Źródło 5 września 2020 .
- ^ CY Yang, PS Leung, IE Adamopoulos, ME Gershwin: Implikacje witaminy D i autoimmunizacji: kompleksowy przegląd. W: Przeglądy kliniczne w alergii i immunologii . Tom 45, numer 2, październik 2013, s. 217-226, doi: 10.1007 / s12016-013-8361-3 , PMID 23359064 , PMC 6047889 (pełny tekst dowolny) (recenzja).
- ↑ D. Häusler, MS Weber: Suplementacja witaminy D w chorobie demielinizacyjnej ośrodkowego układu nerwowego wystarczy. W: International Journal of Molecular Sciences . Tom 20, numer 1, styczeń 2019, s., Doi: 10.3390 / ijms20010218 , PMID 30626090 , PMC 6337288 (pełny tekst dowolny) (recenzja).
- ↑ MB Sintzel, M. Rametta, AT Reder: Witamina D i stwardnienie rozsiane: kompleksowy przegląd. W: Neurologia i Terapia . Tom 7, numer 1, czerwiec 2018, s. 59-85, doi: 10.1007 / s40120-017-0086-4 , PMID 29243029 , PMC 5990512 (pełny tekst dowolny) (recenzja).
- ↑ K. Rak, M. Bronkowska: Immunomodulacyjny wpływ witaminy D i jej potencjalna rola w zapobieganiu i leczeniu cukrzycy typu 1 – przegląd narracyjny. W: Cząsteczki . Tom 24, numer 1, grudzień 2018, s., Doi: 10.3390 / cząsteczki24010053 , PMID 30586887 , PMC 6337255 (pełny tekst dowolny) (recenzja).
- ^ F. Dall'Ara, M. Cutolo, L. Andreoli, A. Tincani, S. Paolino: Witamina D i toczeń rumieniowaty układowy: przegląd aspektów immunologicznych i klinicznych. W: Reumatologia kliniczna i doświadczalna . Tom 36, Numer 1, 2018 styczeń-luty, s. 153-162, PMID 29148401 (recenzja), PDF .
- ^ SC Hall, DK Agrawal: Witamina D i astma oskrzelowa: przegląd danych z ostatnich 5 lat. W: Terapia kliniczna . Tom 39, numer 5, maj 2017, s. 917-929, doi: 10.1016 / j.clinthera.2017.04.002 , PMID 28449868 , PMC 5607643 (pełny tekst dowolny) (recenzja).
- ↑ P. Alonso-Coello, AL García-Franco, G. Guyatt, R. Moynihan: Leki na pre-osteoporozę: zapobieganie czy podżeganie do chorób? W: BMJ. Tom 336, numer 7636, styczeń 2008, s. 126-129, doi: 10.1136 / bmj.39435.656250.AD , PMID 18202066 , PMC 2206291 (pełny tekst dowolny).
- ^ HA Bischoff-Ferrari, B. Dawson-Hughes, HB Staehelin i in.: Zapobieganie upadkom za pomocą uzupełniających i aktywnych form witaminy D: metaanaliza randomizowanych badań kontrolowanych . W: BMJ . taśma 339 , 2009, s. b3692 , doi : 10.1136 / bmj.b3692 , PMID 19797342 , PMC 2755728 (darmowy pełny tekst).
- ↑ MJ Bolland, A. Gray, GD Gamble, IR Reid: Suplementacja witaminy D i upadki: próbna metaanaliza sekwencyjna. W: Lancet. Cukrzyca i endokrynologia. Tom 2, Numer 7, lipiec 2014, s. 573-580, doi: 10.1016 / S2213-8587 (14) 70068-3 , PMID 24768505 .
- ^ Z. Zhou, R. Zhou, Z. Zhang, K. Li: Związek między stanem witaminy D, suplementacją witaminy D, ekspozycją na światło słoneczne i chorobą Parkinsona: przegląd systematyczny i metaanaliza. W: Monitor nauk medycznych: międzynarodowe czasopismo medyczne poświęcone badaniom eksperymentalnym i klinicznym. Tom 25, styczeń 2019, s. 666-674, doi: 10.12659 / MSM.912840 , PMID 30672512 , PMC 6352758 (pełny tekst dowolny) (recenzja).
- ↑ K. Archontogeorgis, E. Nena, N. Papanas, P. Steiropoulos: Rola witaminy D w zespole obturacyjnego bezdechu sennego. W: Oddychaj. Tom 14, numer 3, wrzesień 2018, s. 206-215, doi: 10.1183 / 20734735.000618 , PMID 30186518 , PMC 6118887 (pełny tekst dowolny) (recenzja).
- ^ X. Ji, MA Grandner, J. Liu: Związek między stanem mikroskładników odżywczych a wzorcami snu: przegląd systematyczny. W: żywienie zdrowia publicznego. Tom 20, numer 4, 03 2017, s. 687-701, doi: 10.1017 / S1368980016002603 , PMID 27702409 , PMC 5675071 (pełny tekst dowolny) (recenzja).
- ^ DE McCarty, A. Reddy i wsp.: Witamina D, rasa i nadmierna senność w ciągu dnia. W: Journal of Clinical Sleep Medicine : JCSM: oficjalna publikacja Amerykańskiej Akademii Medycyny Snu. Tom 8, Numer 6, grudzień 2012, s. 693-697, doi: 10.5664 / jcsm.2266 . PMID 23243403 . PMC 3501666 (darmowy pełny tekst).
- ^ EA Shipton, EE Shipton: Witamina D i ból: Witamina D i jej rola w etiologii i utrzymaniu przewlekłego bólu i chorób towarzyszących. W: Badania i leczenie bólu. Tom 2015, 2015, s. 904967, doi: 10.1155 / 2015/904967 , PMID 26090221 , PMC 4427945 (pełny tekst dowolny) (recenzja).
- ↑ B. Schöttker, R. Jorde i in.: Witamina D i śmiertelność: metaanaliza danych indywidualnych uczestników z dużego konsorcjum badań kohortowych z Europy i Stanów Zjednoczonych. W: BMJ. Tom 348, czerwiec 2014, s. G3656, doi: 10.1136 / bmj.g3656 , PMID 24938302 , PMC 4061380 (pełny tekst dowolny).
- ↑ Niekorzystne rokowanie w przypadku raka z niskim poziomem witaminy D , dostęp 21 listopada 2016 r.
- ^ VI Dimitrakopoulou i wsp.: Krążące stężenie witaminy D i ryzyko siedmiu nowotworów: badanie randomizacji Mendla. W: BMJ. Tom 359, 10 2017, s. J4761, doi: 10.1136 / bmj.j4761 , PMID 29089348 , PMC 5666592 (darmowy pełny tekst).
- ↑ Gazeta lekarzy: Nie znaleziono dowodów: Witamina D prawdopodobnie nie chroni przed rakiem. Źródło 26 marca 2018 .
- ↑ Odpowiedzi Instytutu Roberta Kocha na najczęściej zadawane pytania dotyczące witaminy D. W: RKI. 25 stycznia 2019, dostęp 8 listopada 2020 .
- ^ O badaniu życiowym . W: www.vitalstudy.org .
- ↑ JoAnn E. Manson i in.: Suplementy witaminy D i zapobieganie nowotworom i chorobom układu krążenia . W: The New England Journal of Medicine . 10 listopada 2018 r., doi : 10.1056/NEJMoa1809944 , PMID 30415629 . , PDF .
- ↑ Witamina D – brak ochrony przed rakiem i chorobami układu krążenia . W: arznei-telegram . taśma 49 , nie. 103 , 2018 ( arznei-telegramm.de ).
- ↑ Pascal L. Langlois i wsp.: Suplementacja witaminą D u krytycznie chorych: Przegląd systematyczny i metaanaliza . W: Żywienie kliniczne (Edynburg, Szkocja) . taśma 37 , nie. 4 , sierpień 2018, s. 1238-1246 , doi : 10.1016 / j.clnu.2017.05.006 , PMID 28549527 .
- ↑ Keum N, Lee DH, Greenwood DC, Manson JE, Giovannucci E. Suplementacja witaminą D oraz całkowita zachorowalność i śmiertelność na raka: metaanaliza randomizowanych badań kontrolowanych. Anny Onkol. 2019; 30 (5): 733-43. doi: 10.1093 / anons / mdz059
- ↑ Haykal T. i in. : Rola suplementacji witaminy D w pierwotnej profilaktyce raka: metaanaliza randomizowanych badań kontrolowanych. J Community Hosp Intern Med Perspect. 2019; 9 (6): 480-8. doi: 10.1080 / 20009666.2019.1701839
- ↑ a b Zhang X, Niu W .: Metaanaliza randomizowanych kontrolowanych badań nad suplementem witaminy D oraz zachorowalności i śmiertelności na raka. Biosci Rep. 2019; 39 (11) doi: 10.1042 / BSR20190369
- ↑ Tobias Niedermaier i wsp.: Potencjał do oszczędności kosztów zapobiegania prawie 30 000 zgonów z powodu raka rocznie dzięki suplementacji witaminą D w populacji osób starszych w Niemczech. Molekularna Onkologia 2020, doi: 10.1002 / 1878-0261.12924
- ↑ M. Helde-Frankling, L. Björkhem-Bergman: Witamina D w leczeniu bólu. W: International Journal of Molecular Sciences . Tom 18, numer 10, październik 2017, s., Doi: 10.3390 / ijms18102170 , PMID 29057787 , PMC 5666851 (pełny tekst dowolny) (recenzja).
- ↑ E. Wintermeyer, C. Ihle, S. Ehnert, U. Stöckle, G. Ochs, P. de Zwart, I. Flesch, C. Bahrs, AK Nussler: Kluczowa rola witaminy D w układzie mięśniowo-szkieletowym. W: Odżywki. Tom 8, numer 6, czerwiec 2016, s., Doi: 10.3390 / nu8060319 , PMID 27258303 , PMC 4924160 (pełny tekst dowolny) (recenzja).
- ↑ S. Karras, E. Rapti, S. Matsoukas, K. Kotsa: Witamina D w fibromialgii: przyczynowa czy zakłócająca współzależność biologiczna? W: Odżywki. Tom 8, numer 6, czerwiec 2016, s., Doi: 10.3390 / nu8060343 , PMID 27271665 , PMC 4924184 (pełny tekst dowolny) (recenzja).
- ^ AP Ralph, RM Lucas, M. Norval: Witamina D i słoneczne promieniowanie ultrafioletowe w ryzyku i leczeniu gruźlicy. W: Lancet. Choroba zakaźna. Tom 13, numer 1, styczeń 2013, s. 77-88, doi: 10.1016 / S1473-3099 (12) 70275-X , PMID 23257233 (recenzja), PDF .
- ↑ RA Khammissa, R. Ballyram, Y. Jadwat, J. Fourie, J. Lemmer, L. Feller: Niedobór witaminy D w związku z odpornością jamy ustnej i przewlekłym zapaleniem przyzębia. W: Międzynarodowym czasopiśmie stomatologicznym. Tom 2018, 2018, s. 7315797, doi: 10.1155 / 2018/7315797 , PMID 30364037 , PMC 6188726 (pełny tekst dowolny) (recenzja).
- ↑ Jens Heidrich: Pomiar witaminy D – Jak prawidłowo określasz i interpretujesz poziom w surowicy? , Deutsche Apotheker Zeitung, 2016, nr 11, s. 44, z 17 marca 2016 r.
- ↑ MF Luxwolda i wsp.: Tradycyjnie żyjące populacje w Afryce Wschodniej mają średnie stężenie 25-hydroksywitaminy D w surowicy 115 nmol/l. W: Br J Nutr . 23 stycznia 2012, s. 1-5. PMID 22264449 .
- ↑ Aloia i wsp.: Spożycie witaminy D w celu osiągnięcia pożądanego stężenia 25-hydroksywitaminy D w surowicy. W: Am J Clin Nutr . 87 (6), 2008, s. 1952-1958. PMID 18541590
- ^ Heaney i wsp.: Wskaźniki funkcjonalne stanu witaminy D i konsekwencje niedoboru witaminy D. W: Clin Nutr . 80 (6 suppl), 2004, s. 1706S-1709S. PMID 15585791 .
- ↑ Michael F. Holick: Biodostępność witaminy D i jej metabolitów u czarno-białych dorosłych. W: New England Journal of Medicine . Tom 369, wydanie 21 z 21 listopada 2013, s. 2047-2048; doi: 10.1056/NEJMe1312291 .
- ^ B R. Vieth: Krytyce rozważań dla ustalenia dopuszczalnego poziomu Upper Intake witaminy D: pilna potrzeba rewizji w górę. W: J Nutr. Tom 136, 2006, s. 1117-1122.
- ↑ L. Thomas (red.): Poród i diagnoza . TH-Books, 2005.
- ↑ Richard Daikeler, Götz Use, Sylke Waibel: Cukrzyca. Diagnoza i terapia oparta na dowodach. Wydanie 10. Kitteltaschenbuch, Sinsheim 2015, ISBN 978-3-00-050903-2 , s. 30 f.
- ↑ Richard Daikeler, Götz Use, Sylke Waibel: Cukrzyca. Diagnoza i terapia oparta na dowodach. Wydanie 10. Kitteltaschenbuch, Sinsheim 2015, ISBN 978-3-00-050903-2 , s. 31.
- ↑ Witamina D nie bez witaminy K? W: Telegram medyczny. 15 marca 2019, dostęp 27 listopada 2020 .
- ↑ a b Stosowanie witamin w żywności . (PDF) Federalny Instytut Oceny Ryzyka , 2004.
- ^ DA Lawlor, AK Wills, A. Fraser, A. Sayers, WD Fraser, JH Tobias: Związek matczynego stanu witaminy D podczas ciąży z zawartością minerałów kostnych u potomstwa: prospektywne badanie kohortowe. W: Lancet . Tom 381, numer 9884, czerwiec 2013, s. 2176-2183, doi: 10.1016 / S0140-6736 (12) 62203-X , PMID 23518316 , PMC 3691477 (pełny tekst dowolny).
- ↑ Wątpliwości dotyczące podawania podstawowej witaminy D podczas ciąży. W: Deutsches Ęrzteblatt . 19 marca 2013 r.
- ↑ SN Karras, H. Fakhoury, G. Muscogiuri, WB Grant, JM van den Ouweland, AM Colao, K. Kotsa: Poziomy witaminy D u matki w czasie ciąży i zdrowia noworodka: dotychczasowe dowody i implikacje kliniczne. W: Postępy terapeutyczne w chorobach układu mięśniowo-szkieletowego. Tom 8, numer 4, sierpień 2016, s. 124-135, doi: 10.1177 / 1759720X16656810 , PMID 27493691 , PMC 4959630 (pełny tekst dowolny) (recenzja).
- ↑ EK Willits, Z. Wang, J. Jin, B. Patel, M. Motosue, A. Bhagia, J. Almasri, PJ Erwin, S. Kumar, AY Joshi: Witamina D i alergie pokarmowe u dzieci: przegląd systematyczny i metaanaliza. W: Postępowanie w alergii i astmie. Tom 38, numer 3, maj 2017, s. 21-28, doi: 10.2500 / aap.2017.38.4043 , PMID 28441981 (recenzja).
- ↑ RM Pacheco-González, L. García-Marcos, E. Morales: Prenatalny status witaminy D oraz wyniki oddechowe i alergiczne w dzieciństwie: metaanaliza badań obserwacyjnych. W: Alergia i immunologia dziecięca: oficjalna publikacja Europejskiego Towarzystwa Alergologii i Immunologii Dziecięcej. Tom 29, numer 3, 05 2018, s. 243-253, doi: 10.1111 / pai.12876 , PMID 29444346 (recenzja).
- ↑ AK Heath, IY Kim, AM Hodge, DR Angielski, DC Muller: Stan i śmiertelność witaminy D: systematyczny przegląd badań obserwacyjnych. W: International Journal of Environmental Research and Public Health. Tom 16, numer 3, styczeń 2019, s., Doi: 10.3390 / ijerph16030383 , PMID 30700025 , PMC 6388383 (pełny tekst dowolny) (recenzja).
- ^ S. Pilz, M. Grübler, M. Gaksch, V. Schwetz, C. Trummer, B. Hartaigh, N. Verheyen, A. Tomaschitz, W. marca: Witamina D i śmiertelność. W: Badania nad rakiem . Tom 36, Numer 3, marzec 2016, s. 1379-1387, PMID 26977039 (pełny tekst dowolny) (recenzja).
- ^ RG, A. Gupta: Wzmacnianie żywności z witaminą D w Indiach. W: Odżywki. Tom 6, numer 9, wrzesień 2014, s. 3601-3623, doi: 10.3390 / nu6093601 , PMID 25221975 , PMC 4179178 (pełny tekst dowolny) (recenzja).
- ↑ Terry J. Aspray i wsp.: Randomizowane, kontrolowane badanie suplementacji witaminy D u osób starszych w celu optymalizacji zdrowia kości . W: The American Journal of Clinical Nutrition . 8 stycznia 2019, doi : 10.1093 / ajcn / nqy280 .
- ^ Instytut Jakości i Efektywności w Ochronie Zdrowia (IQWiG) - informedhealthonline.org : Zapobieganie osteoporozie , obejrzano 26 marca 2019.
- ↑ Jak zaopatrzyć Niemców w składniki odżywcze? . W: www.dge.de .
- ↑ Wybrane pytania i odpowiedzi dotyczące witaminy D Często zadawane pytania dotyczące BfR, DGE i MRI z 22 października 2012 r .; udostępniono 11 grudnia 2016 r.
- ↑ Zapotrzebowanie na witaminę D przy braku syntezy endogennej. Niemieckie Towarzystwo Żywienia, styczeń 2012; Źródło 19 lipca 2012 r.
- ↑ Dietary Reference Intakes for Vitamin D and Calcium, 30 listopada 2010, The Institute of Medicine of the National Academy of Sciences, dostęp 25 czerwca 2020
- ↑ Paul J. Veugelers i John Paul Ekwaru: Błąd statystyczny w szacowaniu zalecanego spożycia witaminy D . W: Odżywki . taśma 6 , nie. 10 października 2014, s. 4472-4475 , doi : 10.3390 / nu6104472 , PMID 25333201 , PMC 4210929 (darmowy pełny tekst).
- ↑ Dheeraj Shah i Piyush Gupta: Niedobór witaminy D: czy pandemia jest prawdziwa? W: Indian Journal of Community Medicine: Oficjalna publikacja Indyjskiego Stowarzyszenia Medycyny Prewencyjnej i Społecznej . taśma 40 , nie. 4 , 2015, s. 215-217 , doi : 10.4103 / 0970-0218.164378 , PMID 26435592 , PMC 4581139 (darmowy pełny tekst).
- ↑ Witamina D — arkusz informacyjny dla pracowników służby zdrowia. W: Narodowe Instytuty Zdrowia . 9 października 2020, dostęp 4 stycznia 2021 .
- ↑ Panel EFSA ds. produktów dietetycznych, żywienia i alergii (NDA): Opinia naukowa na temat tolerowanego górnego poziomu spożycia witaminy D . W: Dziennik EFSA . taśma 10 , nie. 7 , 2012, s. 2813 , doi : 10.2903 / j.efsa.2012.2813 .
- ↑ a b Biuro Suplementów Diety - Witamina D . ( nih.gov [dostęp 3 października 2018]).
- ↑ Patrick J. McCullough, Douglas S. Lehrer, Jeffrey Amend: Codzienne doustne dawkowanie witaminy D3 przy użyciu 5000 do 50 000 jednostek międzynarodowych dziennie u długotrwale hospitalizowanych pacjentów: spostrzeżenia z siedmioletniego doświadczenia . W: The Journal of Steroid Biochemistry and Molecular Biology . 3 stycznia 2019, doi : 10.1016 / j.jsbmb.2018.12.010 , PMID 30611908 .
- ^ Sara Kaptein i wsp.: Zagrażające życiu powikłania zatrucia witaminą D spowodowane suplementami dostępnymi bez recepty . W: Toksykologia kliniczna (Filadelfia, Pensylwania) . taśma 48 , nie. 5 , czerwiec 2010, s. 460-462 , doi : 10.3109 / 15563650.2010.486382 , PMID 20515399 .



